Léčba bolesti v revmatologii je často obtížnou výzvou. V současné době pozorujeme snahu o maximální využití potenciálu stávajících analgetik pomocí jejich kombinací. Využití léčiv z různých tříd se vzájemně se doplňujícími mechanizmy účinku poskytuje lepší možnost účinné analgezie při snížených dávkách jednotlivých látek. Vhodné je použití fixní kombinace tramadolu nebo kodeinu s paracetamolem či nově tramadolu a dexketoprofenu.
Většina léků užívaných na bolest má převážně jeden mechanizmus analgetického účinku a nelze je předepisovat v neomezených dávkách z důvodu stropu účinnosti a/nebo obav o bezpečnost. Kombinace léčiv s různými mechanizmy a místy účinku většinou přináší nejen lepší úlevu od bolesti, ale i menší počet vedlejších účinků. Za předpokladu, že jsou obě látky kombinovány v poměru fixních dávek, může výsledná medikace nabízet další výhody, včetně snadného podávání, snížení zátěže tabletami a/nebo požadavku na nižší dávky jednotlivých složek.
Léky používané k léčbě bolesti
K léčbě bolesti využíváme řadu preparátů, které můžeme rozdělit do několika skupin:
- neopioidní analgetika (analgetika – antipyretika a nesteroidní antirevmatika);
- opioidy (slabé opioidy, silné opioidy a konopí);
- adjuvantní analgetika.
V tomto článku bude podrobně rozebrána skupina slabých opioidů, která byla v poslední době rozšířena okombinované preparáty.
Opioidy
Farmakologický účinek opioidních analgetik je dán vazbou na opioidní receptory. Analgezie je zprostředkována především stimulací μ receptorů spinálně a supraspinálně. Podle síly analgetického účinku dělíme opioidy na slabé (tramadol, kodein, dihydrokodein) a silné (morfin, oxykodon, hydromorfon, fentanyl, buprenorfin, tapentadol). Tato je dána mírou aktivace opioidních receptorů a afinity k nim. Slabé opioidy vykazují na rozdíl od silných tzv. stropový efekt, tedy maximální stropovou dávku.
Slabé opioidy
Ve srovnání se silnými opioidy mají sice slabší analgetický efekt, ale s jejich vedlejšími účinky (nevolnost, obstipace, ovlivnění kognitivních funkcí atd.) je nutno rovněž počítat. Farmakologicky jde o slabé μ agonisty (tramadol, kodein, dihydrokodein). Léčbu slabými opioidy v revmatologii zahajujeme, jestliže selhala léčba neopioidními analgetiky, nebo je léčba těmito léky kontraindikovaná. V případě, že samotné neopioidní analgetikum nepřináší pacientovi dostatečnou úlevu od bolesti, je vhodné je doplnit, nikoliv nahradit (pokud je to možné), slabým opioidem. Kombinace neopioidních a opioidních analgetik má aditivní účinek a u některých kombinací až synergický účinek. Dávku postupně titrujeme proti bolesti a používáme nejnižší analgeticky účinnou dávku. Vzhledem ke stropovému efektu slabých opioidů nepřevyšujeme jejich maximální denní dávky.
Zástupci slabých opioidů jsou tramadol, kodein, dihydrokodein. Nejužívanějším opioidem nejen v revmatologii je v současné době tramadol.
Tramadol
V Evropě nejrozšířenější slabý opioid je tramadol, v lékařské praxi používaný už od roku 1977. Je řazen ke slabým opioidům pro svůj účinek na μ opioidní receptory. Pro analgetický efekt je stejně důležitá jeho další schopnost, a to blokáda zpětného vychytávání serotoninu a noradrenalinu.
Účinnost tramadolu je doplněna dlouhou dobou účinku a příznivým bezpečnostním profilem. Tramadol nemá žádné relevantní účinky na kardiovaskulární a plicní parametry (pro svůj poměrně slabý účinek na opioidních receptorech). Výhodou tramadolu je i nižší riziko zácpy a dobrá biologická dostupnost. Jeho nejčastějším vedlejším účinkem je nauzea, zvracení, zácpa a sucho v ústech při vyšších dávkách. Má nízkou míru závislosti.
Velkou výhodou pro revmatologické pacienty je, že je na trhu přítomen v řadě aplikačních forem, od injekční přes čípkovou až po tablety s dvoufázovým uvolňováním účinné látky a účinností 24 hodin. Obvyklá jednotlivá perorální dávka tramadolu s rychlým účinkem je 50–100 mg (1–2 cps., 20–40 gtt.), efekt přetrvává 4–6 hodin. Maximální denní dávka tramadolu je 400 mg.
Dihydrokodein a kodein
Dihydrokodein je semisyntetický analog kodeinu. K dispozici je retardovaný kodein, který lze podávat v dávkách 60–120 mg po 12 hodinách, případně i po 8 hodinách. Maximální racionální denní dávka se udává 240 mg/denně. Kodein je slabý µ agonista. Vzhledem ke slabému účinku se používá prakticky jen v kombinacích, převážně s paracetamolem.
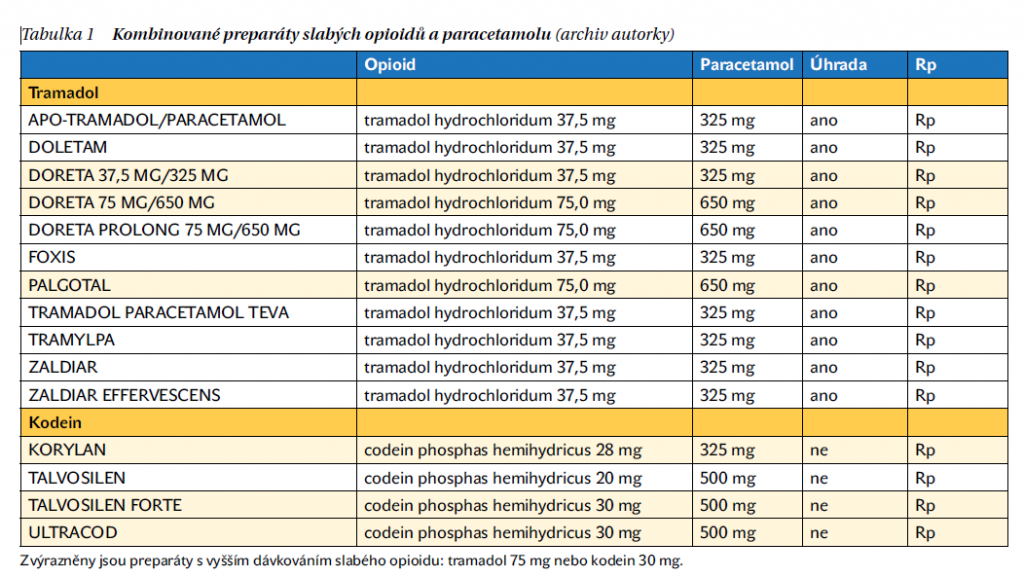
Kombinované preparáty slabých opioidů
U pacientů se obecně doporučuje kombinace opioidních/neopioidních analgetik podle narůstající závažnosti bolesti. V léčbě se kombinují již dostupné léky obsahující různá analgetika, ale jsou využívány i fixní kombinace v jedné tabletě, které přinášejí další výhody. V současné době se používá řada fixních kombinací analgetik: paracetamol se slabými (např. kodeinem nebo tramadolem) (tabulka 1) nebo silnými (např. morfinem nebo oxykodonem; preparáty nejsou registrovány v České republice) opioidy.
Používána je i kombinace opioidů s nesteroidními antirevmatiky (NSA). V roce 2016 byla v Evropě schválena nová fixní kombinace slabého opioidu a NSA (tramadol/dexketoprofen), která je dostupná i v ČR. Fixní kombinace účinného NSA s opioidem představuje novou alternativu pro léčbu bolesti.
Fixní kombinace tramadolu a paracetamolu
Aditivní efekt můžeme pozorovat u fixní kombinace tramadolu s paracetamolem, kde se vzájemně doplňuje efekt na syntézu prostaglandinů a zároveň na opioidní, serotoninergní a noradrenergní dráhy bolesti. Může tedy pokrýt jak nociceptivní bolest vycházející z poškozených tkání, tak inhibovat místa přenosu bolesti na synapsích neuronů na nervových drahách.
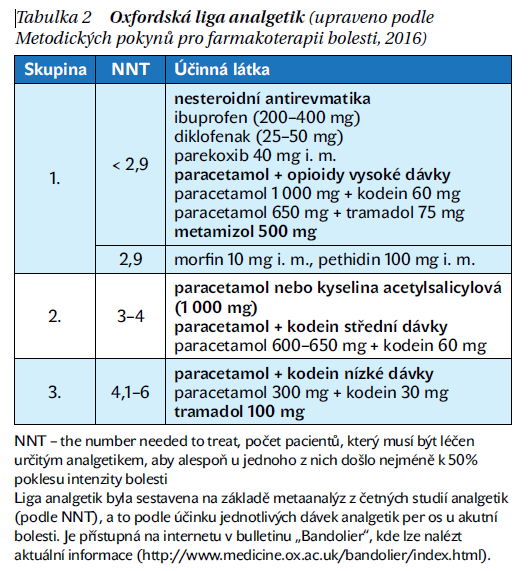
Slabší analgetickou aktivitu samotného tramadolu lze podstatně zvýšit současným podáváním paracetamolu, jak můžeme vidět z porovnání účinnosti v Oxfordské lize analgetik (tabulka 2). Ta porovnává jejich efekt na základě NNT (the number needed to treat). Hodnota NNT udává počet pacientů, který musí být léčen určitým analgetikem, aby alespoň u jednoho z nich došlo nejméně k 50% poklesu intenzity bolesti. Liga analgetik byla sestavena na základě metaanalýz z četných studií analgetik (podle NNT), a to podle účinku jednotlivých dávek analgetik per os u akutní bolesti. Kombinace paracetamolu (650 mg) s tramadolem (75 mg) se umístila v lize analgetik v první skupině s NNT pod 2,9 (tabulka 2).
Kombinace tramadolu a paracetamolu byla úspěšně prověřena pro chronické bolesti zad i osteoartrotické bolesti. Dávkování se většinou pohybovalo v intervalech denní dávky tramadolu 130–150 mg společně s paracetamolem v dávkách 1 000–1 500 mg/den. Opakování jednotlivých dávek je doporučeno po 6 hodinách. V distribuci je kombinovaná tableta obsahující 37,5 mg tramadolu a 325 mg paracetamolu (ZALDIAR, TRAMYLPA, FOXIS, DORETA 37,5 mg) či její silnější varianta s dvojnásobným množstvím obou látek (DORETA 75 mg, PALGOTAL), která má silnou analgetickou účinnost (podrobně v tabulce 1). Tato kombinovaná forma je vhodná například pro zvládání ranní ztuhlosti u pacientů s revmatoidní artritidou (možné i jako doplněk k léčbě kortikoidy) či pro akutně vzniklou bolest u osteoartrózy, zvláště pro pacienty s kontraindikací nesteroidních antirevmatik.
Pokud porovnáme potenciální orgánovou toxicitu této kombinace s dalšími běžně předepisovanými léky, tedy s NSA, je paracetamol v kombinaci s tramadolem šetrnější, především z pohledu nejběžnějšího a nejvíce diskutovaného nežádoucího efektu – žaludečních a duodenálních vředů.
Fixní kombinace kodeinu a paracetamolu
Na českém trhu je kodein ve fixní kombinované formě s paracetamolem nebo v kombinaci s paracetamolem a kofeinem. Používá se kombinovaná tableta 500 mg paracetamolu s 30 mg kodeinu (TALVOSILEN FORTE, ULTRACOD) (tabulka 1).
Fixní kombinace tramadolu a dexketoprofenu
Nedávno byla vyvinuta fixní dávková kombinace rychle působícího NSA, tj. dexketoprofen trometamolu, a dlouhodobě působícího opioidu, tedy tramadolu hydrochloridu.Kombinace dosahuje účinné analgezie při nižších a lépe snášených dávkách, než jsou dávky jednotlivých látek používaných samostatně. Poměr dávek odpovídající synergizmu byl identifikován jako dexketoprofen/tramadol 1 : 3. Důvodem pro vývoj byly rozdílné způsoby a místa účinku tramadolu a dexketoprofenu, jejich vzájemně se doplňující farmakokinetické profily a nižší výskyt typických nežádoucích účinků pro každou skupinu. Například poruchy střevní funkce vyvolané opioidy jsou běžné a představují významnou překážku pro dosažení optimální léčby bolesti. Bylo zjištěno, že dexketoprofen je schopen působit proti tramadolem vyvolané střevní dysfunkci.
K multimodální analgezii přispívají tři různé, ale vzájemně se doplňující mechanizmy účinku: analgetický (a protizánětlivý) účinek dexketoprofenu a jeho centrální působení,aktivace opioidních receptorů tramadolem a nepřímá aktivace centrálních sestupných monoaminergních drah tramadolem s následnou inhibicí nociceptivního přenosu do mozku. Přinejmenším aditivní, ne-li synergický účinek této kombinace vede k účinku šetřícímu tramadol, a proto lék obsahuje dávku tramadolu nižší, než je dávka doporučená samostatně pro léčbu středně silné bolesti.
Fixní kombinace dexketoprofen/tramadol byla k použití v Evropě schválena v lednu 2016. Je indikována ke krátkodobé symptomatické léčbě středně silné až silné akutní bolesti při bolestech zad a osteoartróze. Kombinace dexketoprofenu (25 mg) a tramadolu (75 mg) je v České republice dostupná pod firemním názvem SKUDEXA.
Spolu s analgetickou účinností vykazuje tato kombinace dobrý profil snášenlivosti. Zcela nedávný přehled Cochranovy databáze dospěl k závěru, že jednorázová perorální dávka dexketoprofenu 25 mg plus tramadolu 75 mg (NNT 1,65) poskytla lepší úroveň úlevy od bolesti s delším trváním účinku než stejná dávka samotného dexketoprofenu nebo tramadolu. Na základě své účinnosti a bezpečnosti by tento lék, který vznikl kombinací dvou léků, jež prošly zkouškou času, měl být považován za užitečný doplněk našeho terapeutického arzenálu proti bolesti.
Závěr
Neléčená a nedostatečně léčená bolest představuje jeden z nejrozšířenějších zdravotních problémů. K dispozici je více možností léčby, z nichž většina má jeden mechanizmus účinku a nelze je předepisovat v neomezených dávkách z důvodu stropu účinnosti a/nebo obav o bezpečnost. Dalším omezením analgezie s jedním léčivým přípravkem je, že obecně je bolest způsobena více příčinami. Kombinace léčiv z různých tříd s různými a vzájemně se doplňujícími mechanizmy účinku poskytuje lepší možnost účinné analgezie při snížených dávkách jednotlivých látek. Proto je zde i možnost snížení nežádoucích účinků, často souvisejících s dávkou. Kombinace analgetik jsou doporučovány Americkou společností pro bolest (APS) a Americkou revmatologickou společností (ACR) a běžně se používají v klinické praxi. Za předpokladu, že jsou obě látky kombinovány ve fixním poměru dávek, může výsledná medikace nabízet výhody oproti kombinaci prosté léků již dostupných k terapii bolesti.
MUDr. Olga Šléglová
Revmatologický ústav a Klinika revmatologie 1. LF UK, Praha
