Léčba hemofilie prodělala v posledních 30 letech veliký pokrok, akcelerovaný zejména v posledním desetiletí. Dnes máme k dispozici různé možnosti léčby, které umožní nemocným s touto chorobou žít zcela normální, kvalitní život.
V současné době jsou v léčbě hemofilie k dispozici 3 hlavní postupy. První a tradiční je léčba substituční, která spočívá v dodání chybějícího koagulačního faktoru. Zde jsme přešli od koncentrátů s normálním poločasem (SHL) k přípravkům s prodlouženým účinkem (EHL – extended half-life). Prodloužení poločasu se dosahuje cílenou pegylací, fúzí Fc domény humánního IgG1 nebo albuminu. Druhou možností léčby je léčba nefaktorová, která se zaměřuje na různé části koagulační kaskády, a to následujícími způsoby. Přemostěním FVIII, tedy interakcí FIXa-FX (přípravek emicizumab) nebo snížením antitrombinu (přes mRNA) (přípravek fitusiran) či inhibicí tkáňového faktoru (přípravek concizumab). Poslední možností je genová terapie. Cílem je bezpečným způsobem předat stabilní a trvalou expresi FVIII nebo FIX přenesením genu nějakým nosičem (lentoviry či adenoviry), které nejsou organizmu nebezpečné a začlení se do genomu nemocného s produkcí chybějícího proteinu. Poslední novinkou, brzy dostupnou i u nás, je substituce FVIII přípravkem BIVV001, která umožní při podání jednou týdně dosáhnout velmi vysoké hladiny FVIII.
Základem je včasná diagnostika a prevence krvácení
Léčba hemofilie prodělala ve světě velký pokrok a jsme velmi rádi, že tomu tak je i u nás v České republice. Dnes máme k dispozici všechny možnosti léčby, které jsou dostupné v rozvinutých zemích. To vede k tomu, že již dnes je délka a kvalita života nemocných srovnatelná s normální populací. Jedinci s hemofilií nejsou limitováni ani v činnostech, jako jsou sport či jiné aktivity. Nicméně terapeutické možnosti se nadále vyvíjejí a v našem článku zmiňujeme novinky v léčbě za poslední roky a ty, které budou k dispozici v blízké budoucnosti.
Základem každé léčby krvácení je jeho včasná diagnostika. Viditelná krvácení samozřejmě nečiní problém, ale některá drobná krvácení kloubní či jinam mohou být diagnostikovány se zpožděním. Proto jsme velmi rádi, že se dostává do praxe UZ vyšetření kloubů, které nejen umožní průkaz krvácení, ale i sledování kloubního nálezu v průběhu času.
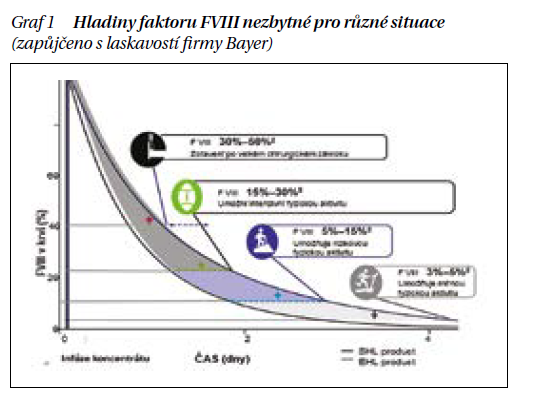
Základem léčby je prevence, snaha, aby ke krvácení vůbec nedošlo, zejména do typické lokalizace nosných kloubů. Proto by všichni nemocní s těžkou formou hemofilie měli být na profylaktické léčbě. Jde o pravidelné podávání faktorové či nefaktorové léčby (viz dále) s cílem udržovat hladinu FVIII (u hemofilie A) či faktoru IX (u hemofilie B) nad hladinou, kdy dochází ke spontánnímu krvácení. Na grafu 1 je ukázáno, které hladiny jsou nezbytné pro různé situace.
Terapie substituční, faktorová
Koncentráty koagulačního FVIII/FIX jsou buď vyráběny z plazmy, jsou vysoce čištěné a dvojitě protivirově ošetřené, nebo jde o koncentráty rekombinantní. Tyto přípravky jsou dnes preferovány u dosud neléčených či minimálně léčených hemofiliků. Profylaxe je indikována u těžkých hemofiliků (případně s vyšší hladinou FVIII/FIX, ale s fenotypovými projevy těžké hemofilie).
Cílem je trvale udržet hladiny faktorů minimálně nad 1 %, ideálně nad 2 %. O primární profylaxi hovoříme při začátku léčby nejpozději po první klinicky významné krvácivé epizodě nebo do ukončení druhého roku života, o sekundární profylaxi tehdy, když byla započata později než primární, a o terciální tehdy, když byla zahájena u jedinců s již existujícím kloubním postižením. Zde je však stále benefitní, protože nedochází k progresi kloubního postižení.
V posledních několika letech jsme přešli od koncentrátů s normálním poločasem (SHL) k přípravkům s prodlouženým účinkem (EHL– extended half-life). Ke splnění kritéria EHL musí být biologický poločas přípravku nejméně 1,4× delší a větší je také plocha pod křivkou AUC (area under curve). Dnes máme celou řadu přípravků s prodlouženým poločasem. K prodloužení poločasu se využívají různé metody: cílená pegylace koagulačního proteinu (kovalentní vazba polyethylenglykolu), fúze Fc domény humánního IgG1 nebo albuminu. Tyto metody vedou k ochraně bílkoviny faktoru před lyzozomální degradací či redukci proteolytického štěpení a clearance. U FVIII lze dosáhnout menšího prodloužení než u FIX (vzhledem k vazbě na von Willebrandův faktor). Pro praxi to znamená prodloužení dávkování FVIII na 2× týdně (místo 3× týdně). Významnější je přínos u hemofilie B, kde se interval podání prodlužuje na 10–14 dnů. Novinkou, která bude k dispozici i u nás, je koncentrát FVIII s velmi prodlouženým účinkem (BIVV001-rFVIIIFc-VWF-XTEN), který zajistí vysoké hladiny FVIII při podávání 1× týdně intravenózně.
Terapie nefaktorová
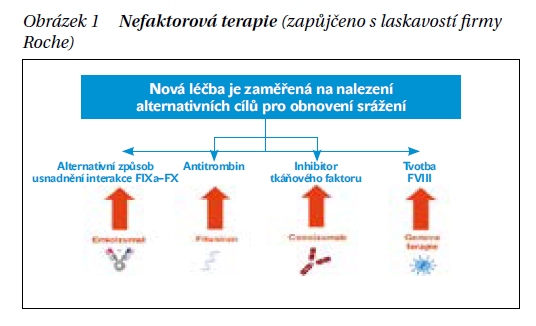
Tato terapie působí jiným mechanizmem. Buď FVIII přemosťuje, nebo zasahuje do jiných oblastí hemostázy s cílem vychýlení hemostázy „směrem k trombóze“. Obrázek 1 shrnuje různé možnosti nefaktorové terapie.
Terapie přemosťující
V praxi je dnes rutině dostupný přípravek emicizumab, jehož mechanizmem účinku je přemostění FVIII, a to interakcí FIXa-FX. To nejdůležitější o přípravku je na obrázku 2.
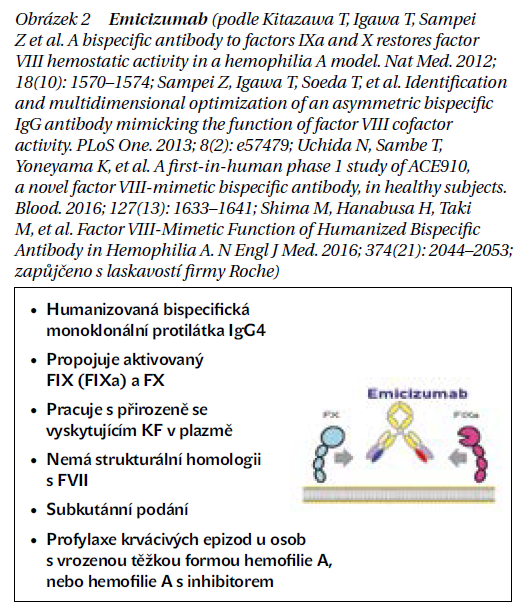
Máme-li vyzdvihnout zásadní změnu v léčbě hemofilie za poslední roky, tak je to právě tato terapie. Výhodou je podkožní podávání a menší frekvence aplikací s dostatečnou hladinou i při podávání 1× měsíčně. Jsou různé režimy podání, ale vždy zahajujeme terapii měsíční, tzv. nasycovací dávkou 3 mg/kg s. c. 1× týdně. Pak nastupuje fáze udržovací. Zde můžeme pokračovat v režimu 1,5 mg/kg podávaného 1× týdně, 3 mg/kg podávaných 1× za 14 dnů a také může být dostačující i podávání 1× za 4 týdny, a to v dávce 6 mg/kg. Nutné je poučení pacienta a vybavení kartičkou informující o vlivu emicizumabu na laboratorní testy (zejména falešně „normální“ aPTT a nemožnost provedení běžných koagulačních testů). To přetrvává až po dobu 6 měsíců po vysazení léku.
Proč je tak „populární“ léčbou u nemocných s těžkou formou hemofilie A? Hemostatický potenciál při podání emicizumabu odpovídá aktivitě FVIII 12–15 %, což je dostatečný protektivní efekt na kloubní aparát. Také málo frekventní podávání podkožní aplikací zvyšuje komfort pro pacienta. Všechna tato fakta jsou vysvětlením proč t. č. téměř 100 nemocných v ČR je léčeno tímto přípravkem. V případě krvácení není emicizumab lékem volby k zástavě krvácení, postup závisí na tíži krvácení od lokálních opatření, podání antifibrinolytika či koncentrátu F VIII.
Dalšími možnostmi jsou:
- terapie pomocí snížení antitrombinu (přes mRNA), přípravek fitusiran;
- terapie prostřednictvím inhibice tkáňového faktoru, přípravek concizumab;
- terapie pomocí inhibice antikoagulačního efektu aktivovaného proteinu C.
Tyto přípravky nejsou u nás zatím v klinické praxi dostupné.
Genová terapie
Cílem genové terapie hemofilie A je bezpečným způsobem předat stabilní a trvalou expresi FVIII nebo FIX, které předvídatelně zlepšují krvácivý fenotyp, a to při nejnižší možné dávce vektoru. V praxi jde o přenesení genu nějakým nosičem (lentoviry či adenoviry), který je pro organizmus bezpečný a začlení se do genomu nemocného s produkcí chybějícího proteinu, v tomto případě FVIII či FIX. T. č. jsou lepší výsledky u hemofilie B, kde syntéza FIX přetrvává déle než v případě hemofilie A. Tato terapie (v případě hemofilie B) by měla být brzy dostupná i u nás. Je velmi účinná, protože udržuje aktivitu faktoru nad 30 % a více. Nicméně terapie může vést k patologickým jaterním testům, ale s dobrou terapeutickou odpovědí na kortikoidy.
Závěr
Z výše uvedeného vyplývá, že máme dnes řadu možností, jak výrazně zlepšit život našim nemocným. Při výběru terapie musí být nemocný plně informován o podstatě léčby. Je vždy podstatné, aby terapii neaplikoval příliš často, ideálně ne do žíly. Přizpůsobuje ji také svému životnímu stylu a v případě starších jedinců také ostatním chorobám.
Stejná délka a kvalita života jsou spojeny s výskytem onemocnění a problémů, které jsme kdysi vůbec neznali. Hlavně jsou to taková onemocnění, která se rutinně v praxi řeší antitrombotickou terapií (antiagregační či antikoagulační terapií). To je u nemocných s hemofilií složitější. Vzhledem k celkovému počtu nemocných a faktu, že 70–75 % jedinců ve světě nemá dostupnou terapii, je tak nepravděpodobné, že se dočkáme doporučení vycházejících z klinických studií. Proto t. č. vycházíme z popisů případů a doporučení expertů. Tato léčba patří jednoznačně do specializovaných center.
Závěrem lze říct, že terapie hemofilie prošla obrovským vývojem. Jsme velmi rádi, že přes značné finanční náklady je dostupná i pro naše pacienty, kteří tak mohou žít velice kvalitní život. Pevně věříme, že pokrok medicíny umožní toto onemocnění zcela vyléčit.
prof. MUDr. Petr Dulíček, Ph.D.
MUDr. Zuzana Thibaud
MUDr. Maria Anna Pejková
IV. interní hematologická klinika LF UK a FN Hradec Králové
