Chronické rány, tj. rány nehojící se déle než 4 týdny, jsou mnohdy výzvou i pro zkušeného specialistu. V literatuře se uvádí prevalence 1–3 % v populaci, s vyšším výskytem v seniorském věku. Jak populace stárne a přibývá obézních pacientů s diabetem, zvyšuje se i počet pacientů s chronickou ránou, což představuje nemalou ekonomickou zátěž. V současné době je k dispozici velké množství zdravotnických prostředků k hojení ran a neustále probíhá vývoj nových technologií.
Vzhledem k množství pacientů a časové náročnosti péče o chronické rány, s nutností pravidelných převazů, je zásadní edukace zdravotníků napříč obory a spolupráce s praktickými lékaři i službami domácí péče.
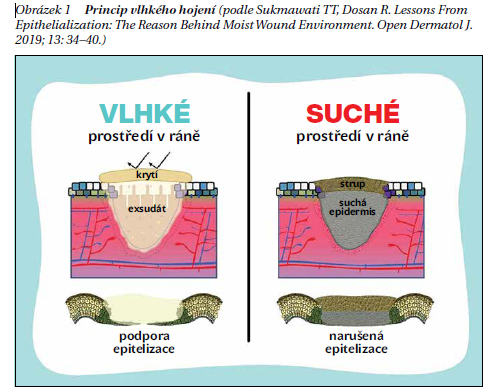
Zlatým standardem v léčbě je nepochybně metoda vlhkého hojení ran. Koncept byl popsán již Georgem D. Winterem v roce 1962 a je prokázáno, že vlhká terapie vede zejména k rychlejší epitelizaci, menšímu jizvení, snížení rizika ranné infekce (obrázek 1). Převazy jsou atraumatické, pro pacienta méně bolestivé a snižuje se jejich frekvence. Na preskripci vlhkého krytí se již nevztahuje omezení pro konkrétní lékařskou odbornost, existuje i možnost delegované preskripce pro sestry v domácí péči (SDP) a sestry v lékařských oborech (SLO).
Základní přístupy
Pro správné ošetření rány je nutné dodržet několik základních kroků. Po toiletě a oplachu rány a okolí provádíme débridement – chirurgický, tzv. ostrý, enzymatický nebo mechanický za využití dnes dostupných speciálních materiálů. Stěžejní je pak volba správného krytí na defekt, respektujeme fázi hojení rány a vzhled spodiny, množství sekrece.
Na oplachové roztoky jsou dnes jasně definované požadavky – mají být netoxické, nealergizující, nezpomalující proces hojení, účinné i na rezistentní kmeny bakterií – MRSA, VRE apod. Kromě prostého oplachu rány mají být schopné odstranit povlak a narušit bakteriální biofilm na spodině. Dříve hojně užívaný povidon jód je mírně toxický pro zdravou granulační tkáň, chlorhexidin má zase nedostatečný efekt na gramnegativní bakterie. Rembe a kol. v roce 2020 ve své studii prokázali nejlepší antibakteriální účinek u roztoků s obsahem polyhexanidu a oktenidinu. V laboratoři bylo prokázáno, že zatímco savčí buňky polyhexamethylen biguanid nepoškozuje, způsobuje kondenzaci bakteriálních chromozomů.
Volba vhodného krytí
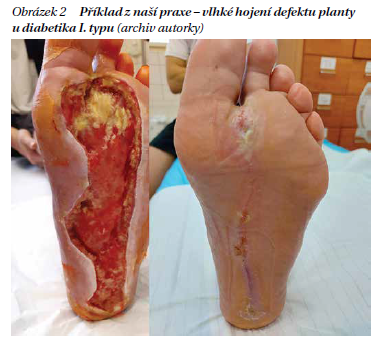
Pro výběr vhodného krytí rány je důležité respektovat její charakter. Kompletní portfolio dostupných materiálů nelze v tomto textu obsáhnout. K navození autolytického debridementu povleklých defektů, odloučení nekrotické spodiny, jsou vhodné například hydrogely (hydrofilní polymery s vysokým obsahem vody), přípravky s obsahem kyseliny hyaluronové, polyakryláty napuštěné Ringerovým roztokem či alginátová krytí. U hojně secernujících ran využíváme polyuretanové materiály, keramická krytí a rovněž sekundární superabsorbenty.Sekundární absorpční krytí je vhodné měnit denně v případě většího prosaku. Pro méně secernující čistě granulující rány volíme např. hydrokoloidní a hydropolymerová krytí, pro konečnou fázi epitelizace pak můžeme vybírat z prostého silikonu či přípravků obohacených o kyselinu hyaluronovou, kolagen apod. Na rány infikované jsou vhodná krytí s obsahem aktivního uhlí či iontů stříbra,rovněž materiály potažené dialkylkarbamoylchloridem (DACC) (obrázek 2).
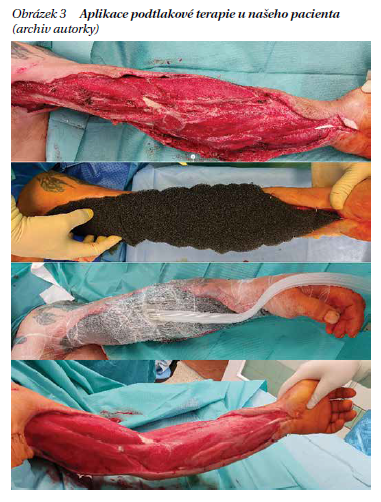
Velmi efektivní v léčbě ran se ukázala podtlaková terapie (negative pressure wound therapy – NPWT). Jedná se o uzavřený systém generující subatmosférický tlak s výbornou schopností odsávat exsudát z rány, sanovat ránu, podpořit granulaci, angiogenezi, urychlit uzávěr rány (resp. přiblížení okrajů) i snížit bakteriální nálož. Systém sestává většinou z porózní polyuretanové pěny, adhezivní vrstvy, sběrného kanystru a přístroje generujícího podtlak. Systémy existují v mnoha provedeních, velikostech a jsou v ČR hrazeny i pro ambulantní použití (obrázek 3). Podtlak je možné nastavit v kontinuálním či intermitentním režimu. Dnes se již rutinně využívají mnohem nižší hodnoty podtlaku než dříve, nejčastěji v rozmezí -70 až -100 mm Hg. Kontinuální režim je vhodný ve fázi čisticí, naopak pro lepší stimulaci granulace v ráně využíváme režimy intermitentní. Podtlaková terapie je také ve variantě instilační, s přidanou hodnotou proplachování defektu roztokem naší volby. Aplikaci podtlakové terapie má předcházet nekrektomie, je-li potřeba, a debridement. S vysokou opatrností je třeba postupovat v případě obnažených cév, šlach, nervů, orgánů a u maligních ran.
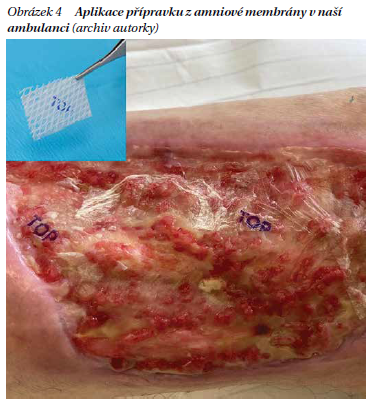
Zajímavou relativní novinkou v hojení ran je přípravek z bezcévné amniové membrány lidské placenty. Jedná se o ambulantně využívaný transplantát, který zpracovává Národní centrum tkání a buněk. Vyrábí se metodou lyofilizace se souhlasem dárkyň. Jeho aplikace podléhá certifikaci jak lékaře, tak pracoviště a v současné době je hrazeno pacientovi pět aplikací. Standardní aplikace probíhají po týdnu, za sterilních podmínek. V preparátu obsažené biologicky aktivní molekuly – cytokiny, růstové faktory – aktivně podporují hojení. Imunitní odpověď u pacienta přípravek nevyvolává (obrázek 4). Aktuálním trendem je i kombinované použití s NPWT.
Zhojení rozsáhlých defektů výše uvedenými metodami je časově náročné, riziko rozvoje infekce až sepse je značné, proto ke krytí velkých ploch preferenčně indikujeme plastický výkon, je-li rána čistá. Nejčastěji jsou to dermoepidermální štěpy (splitthickness skin graft), které ve většině případů v prvních dnech kryjeme NPWT. Rozvoj nových technologií probíhá neustále a v budoucnu se zcela standardními mohou stát metody 3D tisku, využití kmenových buněk, nanotechnologie.
Další využívanou metodou v léčbě chronických ran je hyperbarická oxygenoterapie (hyperbaric oxygen therapy – HBOT). Ze studií víme, že vede k hypersaturaci krve kyslíkem a tím i zvýšení dodávky kyslíku do tkání, k lokální vazodilataci, zvýšené baktericidní aktivitě neutrofilů v ráně. Nevýhodou je vyšší cena léčby a nižší dostupnost. V dostupné literatuře se efektivita HBOT v léčbě chronických ran různí.
Z fyzikálních metod využívaných k léčbě ran, avšak jistě ne rutinně, je to například elektrická stimulace, nejčastěji v režimu pulzního proudu o vysokém napětí (high voltage pulsed current – HVPC). Byla prokázána vyšší aktivita MAP kinázy, vedoucí ke zvýšené proliferaci buněk, migraci neutrofilů do rány, stimulaci fibroblastů, a také bakteriostatické a baktericidní účinky elektrické energie. Dále lze využít fototerapii – světlo nepolarizované (infračervené a ultrafialové) nebo polarizované – laserový paprsek. Ultrazvuková energie prokazatelně podporuje zánětlivou fázi hojení prostřednictvím degranulace mastocytů a uvolněním histaminových granulí.
Závěr
V léčbě chronických ran je zásadní pátrání po příčině poruchy hojení. Etiologie je různá, uplatňují se jak faktory celkové (diabetes mellitus, autoimunitní onemocnění, imunosuprese, maligní onemocnění aj.), tak lokální (porucha prokrvení, žilní stáza, neuropatie, dlouhodobý tlak apod.). Časná diagnostika a zahájení cílené léčby mají zásadní vliv pro zhojení defektu. Také je nutné klást velký důraz na adekvátní terapii bolesti, která často chronické rány provází. Budoucností je jistě topická aplikace analgetik. Je-li malý až nulový předpoklad zhojení rány, např. u ran maligních, pak musíme dbát zejména na zlepšení kvality života pacienta, kromě dobré analgezie je to snaha o snížení sekrece z rány, eliminaci zápachu. Léčba chronických ran zaznamenává v posledních letech velké pokroky. Vzhledem k její komplexnosti jistě patří primárně do specializovaných ambulancí hojení ran, avšak se základními principy má být seznámen každý zdravotník.
MUDr. Aneta Erbenová
Ambulance chronických ran FN Bulovka
