Diabetes mellitus a srdeční selhání mají vysokou prevalenci a v dospělé populaci jsou vzájemnými rizikovými faktory. Léčba diabetiků se srdečním selháním není v zásadních bodech odlišná od léčby pacientů se srdečním selháním bez diabetu. Některé body je však nutné mít na paměti. Rovněž hypoglykemická terapie diabetu u pacientů se srdečním selháním může mít své odlišnosti oproti pacientům bez přítomnosti kardiovaskulárních komplikací. V tomto roce byla prezentována nová evropská doporučení pro léčbu pacientů s diabetes mellitus a kardiovaskulárními onemocněními.
Srdeční selhání (heart failure – HF) je klinickým syndromem definovaným na základě přítomnosti symptomů a/nebo klinického obrazu při strukturálním nebo funkčním postižení srdečních oddílů. Diagnóza HF je založena na přítomnosti vyšších hladin natriuretických peptidů, přítomnosti projevů nebo známek plicní nebo periferní kongesce a nálezu změn při zobrazovacích metodách nebo hemodynamickém vyšetření. Základní fenotypy HF a diagnostická kritéria jsou uvedeny v tabulce 1.
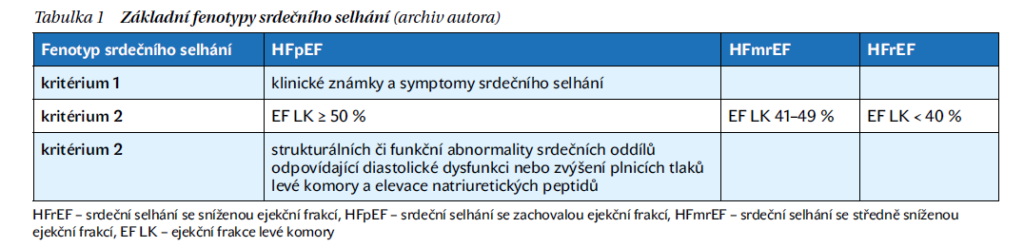
HF je heterogenní skupina stavů, které mají různé příčiny, projevy a prognózu. Prevalence HF v dospělé populaci v rozvinutých zemích se odhaduje na 1–2 %. Některá data, cílená na obyvatele České republiky, hovoří dokonce až o počtu 500 tisíc pacientů ve vysokém riziku nebo s přítomným, byť asymptomatickým HF. Výskyt HF vzrůstá s věkem. U nemocných starších 70 let se odhaduje na >10 %. Základní rozdělením HF se řídí podle přítomnosti systolické dysfunkce levé komory (LK) na tři skupiny:
- se zachovanou systolickou funkcí LK (HFpEF – z angl. heart failure with preserved ejection fraction);
- se sníženou ejekční frakcí LK (HFrEF – z angl. heart failure with reduced ejection fraction);
- s mírně sníženou systolickou funkcí LK (HFmrEF – z angl. heart failure with mildy reduced ejection fraction).
Definice HFpEF je založena na přítomnosti symptomů a známek HF, průkazu morfologických či funkčních změn myokardu svědčících pro porušenou diastolickou funkci či vyšší plnicí tlaky LK, zvýšenou hladinou natriuretických peptidů, ale při hodnotách ejekční frakce LK (EF LK) ≥ 50 %.
HFrEF má přítomnu systolickou dysfunkci LK s EF LK < 40 %.
HFmrEF přestavuje šedou zónu, kdy hodnoty EF LK se pohybují v intervalu 40–50 %. Dělení srdečního selhání na HFrEF, HFmrEF a HFpEF je významné i z terapeutického hlediska.
Diabetes mellitus (DM) je významný faktor vzniku HF. Podle observačních studií víme, že pacienti s DM mají dvou- až čtyřnásobně vyšší riziko vzniku HF oproti nediabetikům. Dalším rizikovým faktorem pro HF je věk. Se vzrůstajícím věkem se zvyšuje prevalence chronického HF. U nemocných s diabetem je také nejspíše HF poddiagnostikováno. Je možné, že u diabetiků je až 25 % pacientů s HFrEF a až 75 % nemocných s HFpEF nediagnostikováno.
Na druhou stranu je HF asociováno s diabetem. U pacientů po hospitalizaci pro akutní HF je incidence diabetu 20–30 na 1 000 pacientů ročně v průběhu 5 let. Tato incidence je přibližně 2–3× větší než v obecné populaci. Data z celoevropských registrů ukazují, že až 36 % pacientů s chronickým HF má DM s tím, že u nemocných, kteří vyžadují intravenózní léčbu exacerbací HF, je diabetes přítomen až u 50 % pacientů. Zdá se, že prevalence diabetu není ovlivněna velikostí ejekční frakce LK. Významná asociace existuje mezi přítomností diabetu a vznikem komplikací HF a outcomem pacienta. Kardiovaskulární mortalita, včetně smrti při progresi HF, je o 50–90 % vyšší u diabetiků než u nediabetických nemocných s HF. A to bez ohledu na fenotyp HF. U diabetiků s akutním selháním, u kterých byla nutná parenterální léčba selhání, je diabetes ukazatelem zvýšené hospitalizační mortality, jednoroční celkové mortality a rehospitalizací pro HF v jednom roce.
Na nedávném kongresu Evropské kardiologické společnosti byla prezentována nová doporučení pro léčbu pacientů s DM a kardiovaskulárním onemocněním. Tato doporučení zahrnují také pasáž, která řeší pacienty s DM a HF. Na stejném kongresu byla prezentována cílená aktualizace doporučení pro léčbu HF. Následující text vychází z těchto nových dokumentů.
Léčba diabetiků s HFrEF
Léčebná strategie u nemocných s diabetem a HFrEF je založena na režimových opatřeních, farmakoterapii i přístrojové léčbě. Farmaka, která se při léčbě HFrEF podávají, mají tři základní cíle: snížení mortality, snížení opakování hospitalizací pro dekompenzace HF, zlepšení klinického stavu, funkční kapacity a kvality života. Více než jedna třetina nemocných zařazených do řady velkých randomizovaných klinických studií u pacientů s HF měla i DM. Výsledky těchto studií ukázaly na obdobné výsledky u pacientů s i bez diagnózy DM. Nicméně s ohledem na obecně vyšší riziko diabetické populace je možné očekávat u diabetiků vyšší efektivitu zavedené léčby.
Základem farmakologické léčby je terapie následujícími skupinami léků: modulace renin-angiotenzin-aldosteronové osy a blokáda sympatiku pomocí inhibitorů angiotenzin-konvertujícího enzymu (ACEi) nebo inhibitoru angiotenzinového receptoru a neprilyzinu (ARNI), antagonistů mineralokortikoidních receptorů (MRA) a betablokátorů (BB) v kombinaci s inhibitory natrio-glukózového kotransportéru 2 (SGLT2i). Tyto léky mají silnou evidenci o vlivu na mortalitu pacientů, počet rehospitalizací pro HF, symptomy. Všechna tato farmaka by měla být titrována časně a k maximálním tolerovaným dávkám. Titrace může být zcela jednoznačně zahájena již za hospitalizace pro HF. Existují důkazy, že zbytečné otálení v nasazování takovéto kombinační léčby vede k horší prognóze pacientů. Léčba těmito preparáty by měla být zahájena co nejdříve, jelikož efekt terapie je patrný již během 30 dní. Registrační studie těchto léků zahrnovaly vysoké procento pacientů s DM. Lze tudíž říci, že efekt léčby a její bezpečnost byly u diabetiků dostatečně prokázány.
Mezi další farmaka, která jsou indikována u pacientů s HF za určitých okolností, patří ivabradin. Ivabradin zpomaluje aktivitu sinusového uzlu selektivní blokádou kanálů If. Indikace k podávání ivabradinu není závislá na přítomnosti nebo absenci DM. Indikován je pro nemocné v sinusovém rytmu s frekvencí > 70 tepů za minutu, kteří jsou dále symptomatičtí při maximalizované další terapii. Kličková diuretika k omezení známek kongesce.
HpEF a HFmrEF
O HFpEF a HFmrEF se zmiňuji dohromady ze dvou důvodů. Jednak proto, že řada studií, která testovala význam různých farmak u HFpEF, zahrnula i některé pacienty s HFmrEF, což je nutné vzít v úvahu při interpretaci jejich výsledků. Dále řada postupů je u těchto dvou jednotek obdobná.
Problematika HFpEF je oproti HFrEF komplikovanější. Prevalence HFpEF v průběhu posledních desetiletí vzrostla. Podle některých současných údajů představuje HFpEF až polovinu všech pacientů s HF. Incidence a prevalence HFpEF vzrůstá s věkem. HFpEF se častěji vyskytuje u žen. Ačkoliv není porušena systolická funkce LK, je HFpEF zatíženo vysokou morbiditou a mortalitou. Pacienti s HFpEF jsou více polymorbidní. Z klinického i patofyziologického pohledu je HFpEF výrazně heterogenní jednotkou. Mezi příčiny HFpEF patří arteriální hypertenze, ischemická choroba srdeční, fibrilace síní, ale i nekardiální onemocnění jako DM nebo renální selhání. Existují i specifické příčiny HFpEF, kam lze zařadit jednotky jako srdeční amyloidóza nebo hypertrofická kardiomyopatie.
V diskuzi o léčbě pacientů s HF bez aktuálně redukované systolické funkce LK je nutné vydefinovat i podskupinu nemocných, kteří měli historicky nízkou EF LK, ale vlivem terapie se dysfunkce LK zlepšila. Tito nemocní by měli být klasifikováni jako pacienti se zlepšenou EF LK. U těchto pacientů by měla pokračovat zavedená léčba k prevenci relapsu dysfunkce, a to i u zcela asymptomatických jedinců.
Léčba pacientů s HFmrEF a HFpEF
Významným problémem HFpEF a HFmrEF je, na rozdíl od HFrEF, přítomna nižší úroveň evidence o efektu léčby na mortalitu a morbiditu nemocných. Největší přínos pro prognózu nemocných měla data ze studií EMPEROR-Preserved a DELIVER s empagliflozinem a dapagliflozinem. Tato data potvrdila i následné analýzy. Ostatní terapeutické přístupy, jež se významným způsobem etablovaly v léčbě nemocných s HFrEF, se často ukázaly u HFpEF jako omezeně až zcela neefektivní. Popřípadě mají význam jen u určité subpopulace. Nad důvody selhání léčby je možné dlouze diskutovat. Nicméně jednou z příčin může být jistě odlišný patofyziologický mechanizmus vzniku HFpEF oproti ostatním formám HF. Svou roli může hrát i již zmíněná značná heterogenita a významná polymorbidita nemocných s HFpEF. Význam také může mít i fakt, že nemocní častěji umírají na nekardiální příčiny oproti nemocným s HFrEF. A navíc, v řadě klinických studií nebyly definice HFpEF aplikovány jednotně, zahrnovaly zčásti nemocné s HFpEF i HFmrEF.
Ačkoliv významné údaje o vlivu diuretik, BB, ACEi, AT1 blokátorů či MRA na mortalitu a morbiditu nemocných s HFpEF nejsou, řada pacientů tato farmaka užívá. Jejich užívání vychází z nutné terapie jiných kardiovaskulárních komorbidit, zejména arteriální hypertenze.
Základním pilířem léčby je symptomatická terapie. Tak jako u nemocných s HFrEF, diuretická léčba zlepšuje projevy kongesce i u HFpEF a vede k zmírnění symptomů HF. Vliv ACEi a AT1 blokátorů na symptomatologii HFpEF je kontroverzní. Jistý efekt byl prokázán u kandesartanu, kdy jeho podávání mělo vliv na funkční třídu NYHA ve studii CHARM.
Nicméně alespoň zčásti příznivá data máme u terapie ARNI. Podskupinová analýza studie PARAGON-HF ukázala snížení hospitalizací u pacientů s EF LK < 57 % na léčbě ARNI. Dále metaanalýza studií PARADIGM-HF a PARAGON-HF potvrzuje snížení kardiovaskulární mortality a hospitalizací pro HF u pacientů s HF s EF LK pod normální hodnotu. Obdobná situace je u léčby spironolaktonem, kdy data studie TOP-CAT ukázala významné snížení kardiovaskulární mortality a hospitalizací pro HF u nemocných zařazených v Americe a u pacientů s EF LK pod 55 %. Pro pacienty s HFpEF jsou jednoznačně doporučovány SGLT2i ke snížení KV mortality a rizika hospitalizace (třída doporučení 1 a evidence A).
Bezpečnostní profil a indikace hypoglykemizující léčby
SGLT2 inhibitory empagliflozin, kanagliflozin, dapagliflozin, ertugliflozin a sotagliflozin jsou indikovány u pacientů s DM 2. typu s mnohočetným rizikem aterosklerotického kardiovaskulárního onemocnění či u přítomného aterosklerotického postižení s cílem snížit riziko hospitalizací pro HF. Dále empagliflozin a dapagliflozin jsou indikovány u pacientů s HF bez ohledu na systolickou dysfunkci LK s cílem snížení hospitalizací pro HF nebo kardiovaskulárního úmrtí. Data u pacientů s HFrEF má do jisté míry i sotagliflozin.
Agonisté glucagon-like peptide-1 receptoru (lixisenatid, liraglutid, semaglutid, ER forma exenatidu, dulaglutid, efpeglenatid) mají neutrální efekt na riziko kardiovaskulárních hospitalizací. Je možné je tedy podávat i u pacientů s HF.
DPP-4 inhibitory (sitagliptin a linagliptin) mají rovněž neutrální efekt na nutnost hospitalizací pro HF, a je možné je tedy podávat u pacientů s DM 2. typu s přítomným HF či ve vysokém riziku vzniku HF.
Bazální inzuliny mají rovněž neutrální efekt na riziko hospitalizací pro HF.
Metformin by měl být zvážen u pacientů s DM 2. typu a HF.
Závěr
Pacienti se srdečním selháním přestavují klinicky významnou skupinu. Léčba srdečního selhání se opírá o základní cíle: zlepšení symptomatologie, zabránění hospitalizacím pro srdeční selhání a zlepšení prognózy pacientů. Nejnovějšími skupinami léků s výborným klinickým i bezpečnostním profilem, které se staly nedílnou součástí léčby i u diabetiků jsou ARNI a SGLT2i. Tyto léky jsou zcela etablovány u pacientů s HFrEF. V případě SGLT2i jsou zcela indikovány i u nemocných s HFpEF.
doc. MUDr. Štěpán Havránek, Ph.D.
II. interní klinika kardiologie a angiologie 1. LF UK a VFN v Praze
