Adekvátní střevní očista je zcela zásadní pro správně a úspěšně provedenou diagnostickou či terapeutickou koloskopii a patří také mezi indikátory kvality koloskopie. Až ve 25 % případů bývá kvalita střevní očisty špatná, což přináší riziko přehlédnutí patologického nálezu. Jednodenní bezezbytková dieta je doporučována jako dostačující. Preferována je tzv. dělená střevní očista a poslední dávka očistného roztoku má být ideálně ukončena 4 hodiny před začátkem vyšetření. Takový postup je pacienty lépe tolerován a kvalita střevní očisty bývá vyšší. Oproti dříve rutinně používané velkoobjemové střevní očistě (4 litry) lze pacientům nabídnout i nízkoobjemové a také ochucené roztoky (2–3 litry).
Střevní očista před koloskopií bývá pro pacienty náročnější než samotné vyšetření. Je však zcela zásadní, protože umožňuje prohlédnout a zhodnotit sliznici celého tračníku. Neadekvátní střevní očista nejenže prodlužuje dobu vyšetření, ale zvyšuje riziko periprocedurálních komplikací, přehlédnutí polypu či slizniční léze a nezřídka musí být pacient objednán na nový termín, čímž se zatěžuje celý zdravotnický systém. Na základě rizikových faktorů lze u některých pacientů předvídat nekvalitní střevní očistu. Jedná se především o nemocné trpící demencí, cirhózou, obstipací, obezitou, diabetes mellitus 2. typu nebo pacienty s anamnézou špatné střevní očisty. Některá léčiva mohou také zhoršovat kvalitu střevní očisty (především opiáty, tricyklická antidepresiva).
Dieta a edukace
V České republice je zvykem doporučovat striktní bezezbytkovou dietu 3 dny před koloskopií, u pacientů trpících obstipací až 5 dní předem. V odborné zahraniční literatuře i mezinárodních doporučeních Evropské společnosti pro gastrointestinální endoskopii (ESGE) je doporučována jednodenní bezezbytková dieta. Nebylo prokázáno, že jednodenní dieta by měla horší výsledky než třídenní nebo jednodenní tekutinová dieta (čiré tekutiny), navíc je pacienty lépe tolerována. Pacientům před přípravou předáváme informační leták, kde je mimo jiné zdůrazněno vynechat tyto potraviny: celozrnné pečivo, mák, hroznové víno, rajčata, meloun, kiwi, papriku, rybíz, angrešt, jahody, maliny, luštěniny, semínka a oříšky, kmín, slupky ovoce. Výčet samozřejmě nezahrnuje všechny rizikové potraviny, ale pomůže pacientovi vytvořit si náhled na naše dietní požadavky.
Sedm dní před vyšetřením je vhodné vysadit léky obsahující železo, neboť zbarvují stolici do šeda a zhoršují přehlednost během vyšetření. Anopyrin či Godasal není nutné vysazovat ani před běžnou polypektomií. Vysazení ostatních farmak ovlivňujících krevní srážlivost nebo antidiabetik je obvykle vhodné konzultovat s ošetřujícím specialistou.
Tři dny před vyšetřením v kontradikci s doporučeními nadále požadujeme dodržet výše zmíněnou bezezbytkovou dietu.
Jeden den před vyšetřením dovolujeme konzumaci lehké snídaně (např. jogurt – bez kousků ovoce, přesnídávku, piškoty, bílý rohlík), k obědu pouze čirý vývar. Celý den je možné pít neperlivou vodu, čaj, ovocné šťávy (bez dužiny) a sirupy. Mléko ani káva nejsou vhodné.
Je vhodné pacienta slovně poučit o důležitosti střevní očisty a toto podpořit ještě předáním vytištěného letáku s instrukcemi. Některé studie tímto postupem prokázaly vyšší úspěšnost střevní očisty. Existují i volně přístupné webové aplikace do mobilních telefonů, které pomáhají instruovat k dosažení kvalitní střevní očisty. Bohužel jsou dostupné jen v anglickém jazyce.
Načasování střevní očisty
Bývalo zvykem doporučovat, aby pacienti vypili celý očistný roztok den před vyšetřením. V posledních letech se prokázalo, že výhodnější je tzv. dělená střevní očista, což je také zdůrazněno v mezinárodních doporučeních (např. ESGE guidelines). V praxi to znamená, že doporučíme pacientovi vypít polovinu očistného roztoku večer před vyšetřením (např. začít ve 20 hodin) a druhou polovinu pít brzo nad ránem tak, aby ji dokončil ideálně 4 hodiny před plánovaným začátkem vyšetření. Podle amerických guidelines (ASGE) až 2 hodiny před vyšetřením. V případě odpolední koloskopie je vhodné vypít roztok v den vyšetření ráno, resp. poslední dávku vypít cca 4 hodin před začátkem vyšetření.
Takový postup zvyšuje nejenom toleranci při pití většího množství tekutiny (nižší výskyt nauzey, zvracení, bolestí břicha), ale také zvyšuje kvalitu střevní očisty, a tím pomáhá zvýšit záchyt patologických nálezů. Při jednorázové přípravě den předem se často dostanou reziduální drobné zbytky tráveniny a žluč do pravého tračníku (cékum, ascendens), vytvoří zde povlak a zhoršují detekci plochých polypů. Doba mezi ukončením střevní přípravy a začátkem vyšetření koreluje s kvalitou střevní očisty v pravém tračníku. Podle jedné studie za každou hodinou navíc (počítáno od 5. hodiny po ukončení střevní očisty) klesá kvalita očisty o 10 %. Jako liché se také ukazují možné obavy, že pacienti nebudou chtít kvůli dělené očistě vstávat brzy nad ránem nebo budou mít problémy během cesty na endoskopii.
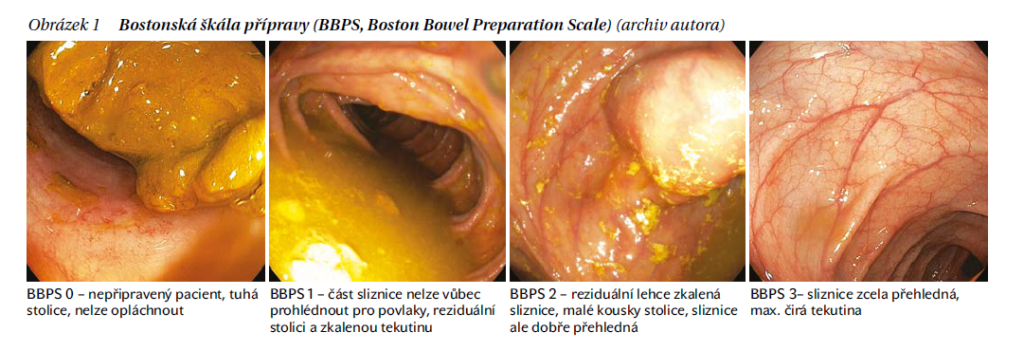
Kvalita střevní očisty je dnes rutině součástí lékařské zprávy z koloskopie. Nejčastěji se jedná o Bostonskou škálu střevní očisty. Každému ze tří segmentů tračníku (cékoascendens, transverzum a descendens-rektum) je přiřazeno číslo od 0 do 3, podle kvality očisty. Číslo 3 znamená ideální a dokonalou střevní očistu, naopak 0 znamená lumen vyplněné formovanou stolicí (obrázek 1). Za adekvátní střevní přípravu je považováno dosažení celkového skóre ≥ 6 a zároveň subskóre ≥ 2 ve všech segmentech. Pokud je alespoň v jednom segmentu očista na úrovní 1 nebo 0, je vhodné koloskopii opakovat.
Druhy očistných roztoků
Velkoobjemová příprava
Základem je polyetylenglykol (PEG, makrogolol, Fortrans®, Vistaprep®), což je neabsorbovatelný polymer o vysoké molekulové hmotnosti. Tento izoosmolární roztok se téměř nevstřebává, a proto je výskyt minerálové dysbalance poměrně vzácný. PEG lze bezpečně podat u pacientů s chronickou renální insuficiencí, dekompenzovaným srdečním selháním či jaterní cirhózou. PEG také oproti jiným roztokům nepůsobí iritaci sliznice, a je tedy vhodný u pacientů s idiopatickým střevním zánětem. Nevýhodou je velký objem tekutiny (4 l) a slaná chuť, což u některých jedinců může vést k nauzee či zvracení, a tím pádem nedokončení střevní očisty. Vychlazení roztoku nebo ochucení sirupem může částečně zlepšit toleranci.
Nízkoobjemová příprava
Nízkoobjemový polyetylenglykol (kombinace PEG a kyseliny askorbové Moviprep® a Plenvu®, PEG a kyselina citronová se simetikonem Clensia®) je vlastně kombinací PEG a aditivních laxativ, kdy je nutné vypít celkově 2–3 l tekutin. Nízkoobjemová příprava bývá lépe tolerována při stejné kvalitě střevní očisty a také je vyšší ochota pacientů v případě nutnosti v budoucnu podstoupit stejnou střevní očistu.
Magnezium citrát (v kombinaci s pikosulfátem sodným Picoprep® a Citrafleet® obsahující navíc kyselinu citronovou) je hyperosmolární laxativum, které navíc stimuluje motilitu zvýšenou sekrecí cholecystokininu. Pikosulfát je hydrolyzován bakteriemi v tlustém střevě a působí jako stimulační laxativum. Roztok má výše popsané výhody nízkoobjemové přípravy, potenciálním rizikem je však vznik drobných slizničních lézí a také minerálové dysbalance, proto není vhodnou volbou u pacientů s renální insuficiencí a kardiální dekompenzací a též v kombinaci s kličkovými diuretiky.
Roztok sulfátů (Eziclen®) je osmotické laxativum obsahující sulfát sodný, draselný a horečnatý. Opět je vhodná opatrnost u pacientů s renální insuficiencí, kardiální dekompenzací či iontovou dysbalancí.
Fostátové roztoky jsou v ČR dostupné jen jako magistraliter, ale vzhledem k vyššímu výskytu nežádoucích účinku se již prakticky nepředepisují.
Specifické situace
Těhotenství
Pokud je indikace k vyšetření opravdu jednoznačná, preferuje se PEG, i když pochopitelně nejsou dostupná data ze studií u gravidních pacientek. Šetrnější variantou je sigmoideoskopie po přípravě klyzmatem s vodou.
Obstipace
Jedná se o chronické onemocnění s poměrně významnou prevalencí a je především rizikovým faktorem pro špatnou střevní očistu. Evropská doporučení (ESGE) nepreferují žádný specifický režim, ale některé studie poukázaly na lepší přípravu při kombinaci očistného roztoku s běžnými projímadly 2 dny předem (např. pikosulfát sodný, bisakodyl atd.). Empiricky se zdá vhodnější prodloužit bezezbytkovou dietu až na 5 dní či navýšit dávku PEG na 6–8 l.
Idiopatické střevní záněty
Vzhledem k možnému riziku indukce slizničních lézí jsou u těchto pacientů doporučovány roztoky s PEG.
Hospitalizovaní pacienti
Obvykle se jedná o polymorbidní, křehké, geriatrické pacienty s omezenou mobilitou a adekvátní příprava bývá dosažena jen u cca 50 % hospitalizovaných pacientů. Vzhledem k dobrému bezpečnostnímu profilu by měly být preferovány roztoky s PEG. Jedna metaanalýza ukázala, že ústní i písemná edukace v kombinaci s nízkoobjemovým PEG v děleném režimu vedla k adekvátní střevní očistě u 75 % hospitalizovaných jedinců.
Předchozí špatná střevní očista
Častěji bývá u pacientů s minimálně jedním rizikovým faktorem pro špatnou střevní očistu. Důvodem neadekvátní očisty mohla být nedostatečná informovanost pacienta o dietě před koloskopií, nesprávné načasování a nevyužití dělené střevní očisty. Pokud se pacient nedostatečně vyprázdnil vzhledem k intoleranci daného roztoku nebo i přes dodržení všech instrukcí, je vhodné při opakovaném vyšetření změnit roztok za jiný. V některých zařízeních je možné opakovat koloskopii stejný den odpoledne nebo následující den po přidání další dávky očistného roztoku. Další možností je přidat běžná laxativa nebo prodloužit tekutou dietu na 2 dny.
Městnavé srdeční selhání
Tito pacienti jsou ve zvýšeném riziku minerálové dysbalance během střevní očisty, a proto by měli být bedlivě monitorováni. Z roztoků je doporučován spíše velkoobjemový PEG, nízkoobjemový PEG může být rizikovější pro osmoticky aktivní aditivní laxativa, fosfátové roztoky jsou kontraindikovány.
Chronické renální selhání
Pacienti jsou během přípravy ohroženi minerálovou dysbalancí, hyperhydratací či hypovolemií a také akutním zhoršením renálních funkcí. Doporučuje se velkoobjemový PEG spíše než nízkoobjemové PEG či jiné režimy. Fosfátové roztoky jsou kontraindikovány.
MUDr. Petr Hrabák
IV. interní klinika 1. LF UK a VFN v Praze
