Hemoroidní onemocnění je nejčastější patologií v anorektální oblasti u dospělých. Navzdory vysoké prevalenci a nízké morbiditě má velký dopad na kvalitu života pacientů. Existuje velké množství léčebných možností, včetně semiinvazivních a ambulantních metod. Ale prevence se zaměřením na rizikové faktory a konzervativní léčba hemoroidů hrají stále významnou roli v jejich terapii a jsou neodmyslitelnou součástí komplexní léčby.
Anatomie a patofyziologie onemocnění
Hemoroidy jsou anatomické i fyziologické struktury análního kanálu. Vnitřní fibrovaskulární pleteně vytvářejí tzv. polštáře, které fyziologicky uzavírají anální kanál a vzhledem k přítomnosti slizničních receptorů se podílí na čití. Umožňují diferenciaci charakteru střevního obsahu, rozlišení mezi plynným, tekutým a pevným střevním obsahem. Díky tomu se hemoroidní plexus významně podílí na kontinenci stolice. Nicméně, pojem hemoroid se běžně používá spíše k popisu patologického stavu. Z anatomického hlediska, podle vztahu k linea dentata, můžeme hemoroidy rozdělit na vnitřní, zevní a intermediální.
Vnitřní hemoroidy (nodi haemorrhoidales interni) jsou lokalizovány v análním kanále nad linea dentata a jsou kryté cylindrickým epitelem. Tvoří je podslizniční, varikózně rozšířené fibrovaskulární pleteně s přímými arteriovenózními zkraty. Nejsou viscerálně inervované, proto nebývají bolestivé.
Zevní hemoroidy (nodi haemorrhoidales externi) se nacházející se pod linea dentata. Tvoří je podkožně uložené fibrovaskulární pleteně v distální části análního kanálu a perianálně. Jsou kryté anodermem. Komplikace zevních hemoroidů bývají bolestivé.
Intermediární hemoroidy se vyskytují přímo v podkožní části análního kanálu mezi linea dentata a anokutánním přechodem.
Vnitřní hemoroidy se nejčastěji klasifikují do čtyř stadií podle Golighera.
I. stupeň: Minimální uzlíky bez prolabování, hemoroidní uzly jsou viditelné pouze anoskopem. Jsou většinou asymptomatické, ale můžou se projevit krvácením či dyskomfortem v oblasti anorekta.
II. stupeň: Při defekaci uzly prolabují, ale spontánně se reponují zpět. Symptomatičtí pacienti si stěžují na krvácení, svědění, pocit tzv. vlhké řiti nebo výtok.
III. stupeň: Uzly prolabují a je nutná jejich manuální repozice. Kromě krvácení a dyskomfortu dochází často ke špinění.
IV. stupeň: Submukózní prolaps je již fixovaný, bez možnosti repozice, často doprovázen dlouhodobým dyskomfortem, bolestí, krvácením a určitým stupněm inkontinence.
Z patofyziologického hlediska se hemoroidní uzly vyvíjejí v důsledku změny žilní drenáže konečníku. Tato změna způsobí, že se žilní plexus a pojivová tkáň hypertrofují a následně dojde k postupnému prolabování anální sliznice. V současné době je patogeneze hemoroidního onemocnění založena hlavně na kombinaci mechanického a cévního faktoru.
Mechanický faktor
Při mechanickém faktoru, nejčastěji v důsledku stárnutí nebo chronickou iritací, dochází k degenerativním procesům v pojivové tkáni hemoroidního plexu. Následkem toho se zvyšuje elasticita submukózních vrstev (Parksova ligamenta a Treitzova svalu) stěny análního kanálu a dále uvolnění rektální mukózy. Vzniká tak prolaps mukózy s venózními plexy ve stěně anorekta. Klíčovým faktorem v etiopatogenezi je přestavba tkáně hladkého svalstva v pojivovou tkáň.
Cévní faktor
Při dlouhodobé usilovné defekaci dochází k blokádě cirkulace v kapilárách arteriovenózních spojek. Vzniká nerovnováha mezi arteriálním přítokem a venózním výtokem z kavernózní tkáně vnitřního hemoroidního plexu, což má za následek abnormální dilataci kavernózní tkáně. Selhání autonomní regulace submukózních anorektálních cév vytváří začarovaný kruh s progresivní dilatací krevních cév a poškozením venózního výtoku.
Etiopatogeneze hemoroidů je ale bezesporu multifaktoriální. Neodmyslitelnou příčinou hemoroidů je například i samotný hypertonus sfinkterů. Při dlouhodobém hypertonu, v důsledku usilovné defekace, dochází k blokádě cirkulace v kapilárách arteriovenózních spojek a vzniku hemoroidů. Existuje mnoho faktorů a příčin podílejících se na vzniku hemoroidního onemocnění, není ale zcela jasné, zda jsou primární nebo sekundární.
Nejčastější příčiny vzniku hemoroidů
- Poruchy vyprazdňování: Obecně se předpokládá, že jedním z rizikových faktorů hemoroidů je zácpa. Nadměrné tlačení při defekaci může způsobit zvýšení intraabdominálního tlaku a vést ke zvýšenému průtoku krve do vnitřního hemoroidního plexu a následně ke snížení venózního výtoku, což má za následek dilataci hemoroidního plexu. Oproti tomu ale i protrahované průjmy mohou vést ke vzniku hemoroidů, protože u nich dochází k iritaci anorektální sliznice. Další příčinou, která může vést ke vzniku hemoroidů, jsou pánevní dysfunkce (rektokéla, intrarektální intususcepce, enterokéla a další), při kterých dochází k časté a usilovné defekaci.
- Dlouhodobé sezení: Vede ke zvyšování tlaku v pánevních orgánech. Stejně tak defekace vsedě, která neumožňuje narovnání anorektálního úhlu (na rozdíl od polohy v dřepu), a vyžaduje tak ještě větší úsilí a zvyšování intraabdominálního tlaku při defekaci.
- Výživa: Převážně bezezbytková strava a strava s nízkým obsahem vlákniny. Naopak, na vznik hemoroidů nebyl prokázán vliv kořeněných a pálivých jídel, alkoholu, kakaa nebo konzumace plodů moře či zvýšená konzumace kávy.
- Některé sportovní aktivity, jako je cyklistika, jízda na koni a vzpírání, zvyšují překrvení pánevních orgánů. Tím přispívají ke vzniku hemoroidů.
- Endokrinologické faktory, mezi které patří gravidita, užívání hormonální antikoncepce či období kolem menstruace.
- Familiární, hereditární a konstituční predispozice na podkladě genetické mutace.
- Metabolické faktory, jako je hypercholesterolemie, hyperlipidemie, mohou přispívat ke vzniku hemoroidů. Naopak se nepotvrdila teorie, že by portální hypertenze byla příčinou hemoroidní nemoci. Incidence hemoroidní nemoci u pacientů s portální hypertenzí nepřevyšuje incidenci v běžné populaci.
- Abnormality v kvalitě kolagenu při Ehlersově-Danlosově syndromu nebo u pacientů vyššího věku. U pacientů s hemoroidy bylo detekováno zvýšení aktivity matrixových metaloproteináz 2 a 9, o nichž je známo, že degradují elastická vlákna a zvyšují remodelaci tkáně.
Projevy onemocnění
Podle studií je až 40 % pacientů s hemoroidy asymptomatických. U symptomatických pacientů je velká variabilita potíží. Nejčastější potíže vnitřních hemoroidů, pro které pacient vyhledá lékaře, jsou krvácení spojené s defekací, dyskomfort v anorektální oblasti, prolaps, svědění. Krvácení je nejčastějším a také často prvním projevem vnitřních hemoroidů. Krvácení z hemoroidů je arteriální, jasně červené barvy. Dlouhotrvající krvácení může vést k sekundární anémii. U hemoroidů III. a IV. stupně sliznice prolabujícího uzlu produkuje hlen, což způsobuje podráždění perinea, svědění a znečištění prádla. Kromě toho pacienti s fixovaným prolapsem hemoroidů postrádají rozlišovací schopnost střevního obsahu v rektu a mohou trpět mírným stupněm fekální inkontinence. Prolabující vnitřní hemoroidy se také projevují pocitem neúplné evakuace stolice či opakovaného nutkání k defekaci. Bolest není typickým příznakem, ale je způsobena komplikacemi, jako je trombóza, ischemie, zánět a prolaps. Trombóza je však v případě vnitřních hemoroidů komplikací vzácnou.
Zevní hemoroidy jsou velmi náchylné ke vzniku trombózy, která je provázena extrémní bolestivostí. Bolest není vázaná na defekaci a její velikost není přímo úměrná velikosti a rozsahu trombózy. Ke krvácení dochází zřídka, vyskytuje se v případě, že dojde ke spontánní perforaci hemoroidu při ischemii. Po zhojení perianální trombózy vznikají kolem anokutánního přechodu kožní řasy, tzv. marisky, které jsou orientované radiálně. Marisky jsou nebolestivé a bývají asymptomatické. Jen v případě, že jsou vícečetné nebo velké, mohou komplikovat hygienu a přispívat k lokální maceraci pokožky perianální krajiny.
Diferenciální diagnostika
Často se v praxi setkáváme s tím, že jiné patologie v oblasti anorekta a perianální krajiny, které mohou mít velmi podobnou symptomatologii, jsou označovány také jako hemoroidy. Mezi nejčastější patologické stavy projevující se podobně jako hemoroidy patří condylomata acuminata, periproktální fisury a fistulace, periproktální abscesy, hidradenitis perianalis, syndrom obstruktivní defekace, kompletní prolaps rekta, proktitidy, komplikace Crohnovy choroby, některá sexuálně přenosná onemocnění a v neposlední řadě také nádorová onemocnění, jako je kolorektální karcinom. Chybná diagnóza proto může mít velice negativní dopady.
Diagnostika a vyšetřovací metody
Diagnóza hemoroidů je založena na důkladné anamnéze, klinickém vyšetření a anoskopii. Digitální vyšetření konečníku je jednoduché vyšetření, které by mělo být provedeno u všech pacientů s anorektálními potížemi. Vyšetření lze provést v poloze na levém boku (tzv. Simsova poloha), v genokubitální poloze nebo v gynekologické (tzv. litotomické) poloze. Při aspekci perianální krajiny si všímáme přítomnosti zevních hemoroidních uzlů, případně perianální trombózy, análních fisur, fistulací, zánětlivých ložisek a kožních výčnělků – marisek. Fixovaný mukózní prolaps bývá také již zřejmý. Při samotném digitálním vyšetření je třeba zdůraznit, že vnitřní hemoroidy není možné většinou diagnostikovat. Pokud se nejedná o trombózu hemoroidu nebo výrazný otok či zánětlivé komplikace, jsou hemoroidní uzlíky měkké a ani rozsáhlé pleteně nemusí být hmatné, protože se vyprázdní tlakem vyšetřujícího prstu.
Vyšetření by mělo být rutině doplněno anoskopií, případně rektoskopií. Kolonoskopické vyšetření je indikováno u všech pacientů s proběhlým či přítomným krvácením k vyloučení dalších patologických stavů rekta a kolon. Nevyužívá se k diagnostice a popisu rozsahu hemoroidů vzhledem k tomu, že kolonoskop je análním kanálem zaváděn naslepo. Pokud není při kolonoskopii provedena inverze v rektální ampule, nelze hemoroidní zónu precizně vyšetřit.
Management léčby
Možnosti terapie jsou dnes široké. Od konzervativní terapie přes semiinvazivní výkony až po chirurgické zákroky. Obecnou zásadou v léčbě je, že by měla být nejprve zavedena konzervativní terapie a úprava režimových a preventivních opatření. Výjimkou jsou případy akutní perianální trombózy, kde je na prvním místě léčba chirurgická. Volba správné terapie ale vždy závisí i na věku pacienta, závažnosti symptomů a přidružených komorbiditách.
Nejlepší léčba hemoroidů je prevence, která obnáší převáženě režimová opatření a omezení rizikových faktorů, které byly již zmiňovány. Režimová opatření jsou základem terapie. Pacienti by se měli vyvarovat dlouhého sezení na toaletě, po stolici perianální krajinu nejlépe osprchovat teplou vodou s použitím pH neutrálního mýdla nebo gelu. Jako nevhodná se jeví parfémovaná a agresivní mýdla. Neodmyslitelnou součástí je strava bohatá na vlákninu. Dostatečný příjem vlákniny v současné době patří mezi obecné zásady prevence i konzervativní léčby pacientů s hemoroidy. Suplementace vlákniny snižuje krvácení hemoroidů o 50 % a zlepšuje celkové příznaky. Ke změkčování tuhé stolice lze doporučit laxativa. Používají se převážně osmoticky působící laxativa. Nejznámější a nejpoužívanější je Lactulosa sirup. Ta snižuje pH v kolon a osmoticky zvyšuje objem střevního obsahu. Tím pozitivně působí i na peristaltiku. Mimo jiné je její účinek i probiotický. Podporuje růst prospěšných bakterií a přispívá k obnově střevní mikroflóry. Probiotika cíleně doporučujeme i u pacientů s dlouhotrvajícími průjmy. Neodmyslitelný je také správný poměr fyzické aktivity s vyváženým stravováním, případně redukce hmotnosti v případě obezity.
Lokální terapie
Ke zmírnění symptomů, jako je krvácení, bolest, otok nebo inflamace, lze využít různá lokální anestetika, kortikosteroidy, antiflogistika, analgetika a hemostyptika ve formě čípků, mastí a krémů. Je třeba se ale vyvarovat dlouhodobého používání těchto léčiv, zejména pokud obsahují kortikoidy či nesteroidní antiflogistika, ta mohou trvale poškodit sliznici anorekta nebo způsobit ulceraci perianální krajiny. K lokální aplikaci léčiv můžeme využít sedací koupele, které působí antisepticky, antiflogisticky i analgeticky. Používají se výluhy různých bylin, jako jsou například heřmánek lékařský, řebříček obecný, měsíček lékařský nebo výluh z kůry mladých dubových větví. Teplota koupele by neměla přesáhnout 40–42 °C po dobu 3 minut.
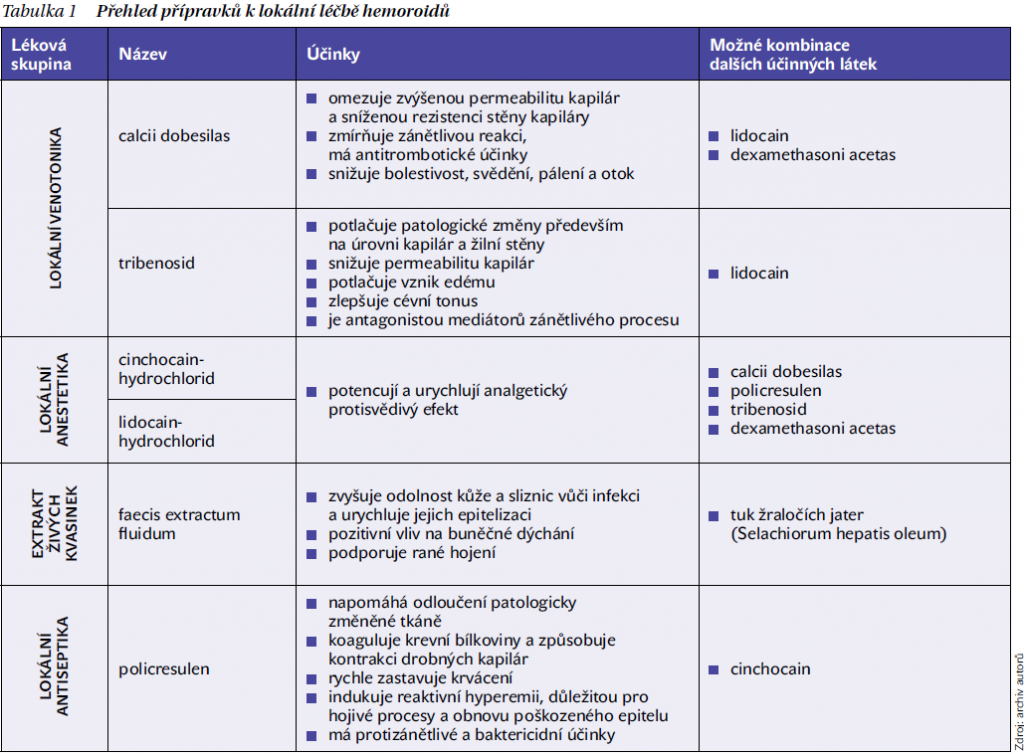
Často se setkáváme s projevy a komplikacemi hemoroidů v těhotenství nebo u žen po porodu. Zde jsou možnosti lokální terapie velmi omezené. Podle studií Kestřánka může být tribenosid v kombinaci lidokainem bezpečně podáván těhotným ženám od 4. měsíce těhotenství a dále i po porodu. V průběhu celého těhotenství lze pak bezpečně použít preparáty tuku žraločích jater v kombinaci s kvasinkovým extraktem. Stručný přehled lokálních přípravků je uveden v tabulce 1.
Systémová léčba
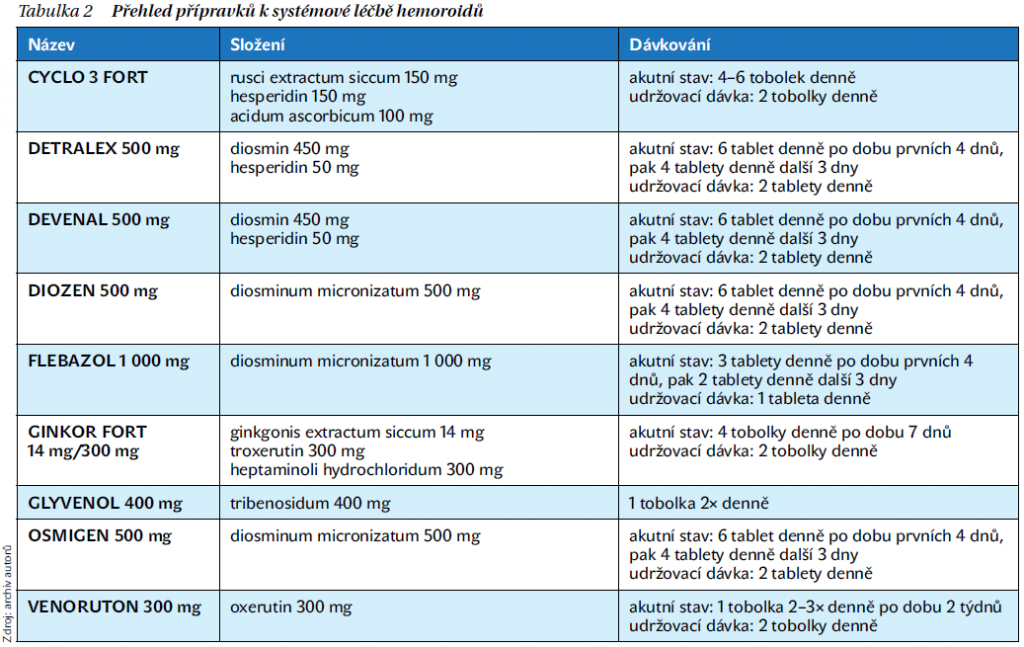
Významnou skupinu léčiv v terapii hemoroidní nemoci jsou venofarmaka. Jejich hlavním účinkem je zvyšování tonu venózní stěny. Následkem toho dochází ke zmenšení průsvitu cév a zrychlení cirkulace. Tím, že ovlivňují i mikrocirkulaci, používají se v terapii otoku. U akutního hemoroidního onemocnění bylo prokázáno, že flavonoidy významně snižují projevy symptomů, ovlivňují i přítomnou trombózu v hemoroidních uzlech. Podle dostupných informací lze diosmin bezpečně podávat i u těhotných. U většiny pacientek vymizí příznaky hemoroidní nemoci spontánně po porodu. Jen ve výjimečných případech potíže přetrvávají a je nutné i chirurgické řešení. Stručný přehled systémových přípravků k léčbě hemoroidů je uveden v tabulce 2.
Semiinvazivní metody
Jsou to metody, při kterých dochází k obliteraci, omezení přítoku krve a fibróze hemoroidáího uzlu. Fibróza způsobí také to, že fixuje sliznici prolabované tkáně zpět na původní místo. Tyto metody se provádí nejčastěji ambulantně a jsou určeny u hemoroidů I.–III. stupně.
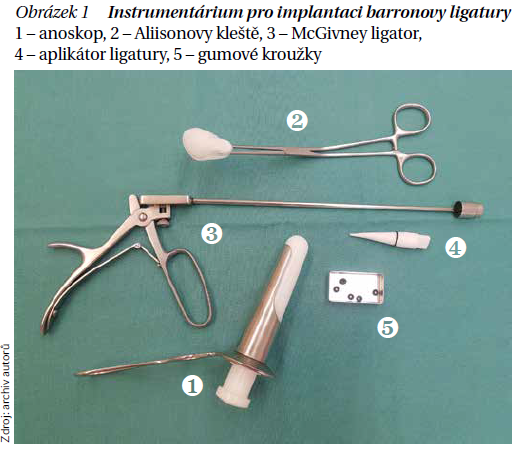
Barronova elastická ligatura je hojně využívaná ambulantní metoda. Využívá se u hemoroidů II.–III. stadia i k řešení komplikací, jako je krvácení. Při nesprávném naložení elastického kroužku může dojít k trombóze, bolestem a krvácení. Instrumentárium a postup při naložení ligatury je na obrázku 1.
Skleroterapie je metoda, kdy se pomocí injekční stříkačky aplikuje koncentrovaný alkohol (3–4% Aethoxysclerol) do okolí aa. haemorrhoidales, nad hemoroidní uzly a přísně submukózně. Jinak můžou vzniknout závažné komplikace, jako je pánevní celulitida, nekrotizující fasciitida a chemická prostatitida. Využívá se u hemoroidů I.–II. stupně.
Laseroterapie se aplikuje v kombinaci se sonografickou navigací v lokální anestezii. Při vlnové délce 980 nm se ošetřují vnitřní hemoroidní uzly do 3. stadia a vlnová délka 1 420 nm se používá pro ošetření zevních hemoroidních uzlů.
Infračervená fotokoagulace je indikována u hemoroidů bez prolapsu, které mají sklon ke krvácení. Po aplikaci vzniká aseptická nekróza. Neopatrná manipulace může způsobit poškození sfinkteru.
Bipolární nebo monopolární diatermie je metoda s využitím koagulace, která působí orálně nad hemoroidem, ale i v okolí uzlu. Většinou je nutné zákrok 2–3krát opakovat.
Chirurgické metody
Chirurgická léčba hemoroidů se indikuje u symptomatických hemoroidů III.–IV. stupně, při kterých konzervativní léčba nepřináší úlevu. K dispozici je dnes mnoho metod, jak klasické, tak i miniinvazivní. Provádějí se v celkové anestezii nebo ve spinální anestezii, v poloze jack knife – sklapovacího nože – nebo v poloze gynekologické po předoperační přípravě rekta nálevem Yalu.
Miniinvazivní staplerové metody
V roce 1993 italský chirurg Antonio Longo zavedl do praxe cirkulární stapler s průměrem 33 mm. Během staplerové hemoroidopexe podle Longa nedochází přímo k resekci vnitřních hemoroidů, ale resekuje se dvoucentimetrový úsek sliznice, submukózy a cév zásobujících hemoroidní uzly. Cirkulární steh se tedy zakládá asi 4 cm nad linea dentata. Po resekci tkáně dochází ke snížení přítoku krve do hemoroidní oblasti a uzly následně atrofují. Při správném provedení výkonu není díky tomu porušena jemná kontinence. Rekonvalescence je kratší než po klasických výkonech i díky menší bolestivosti.
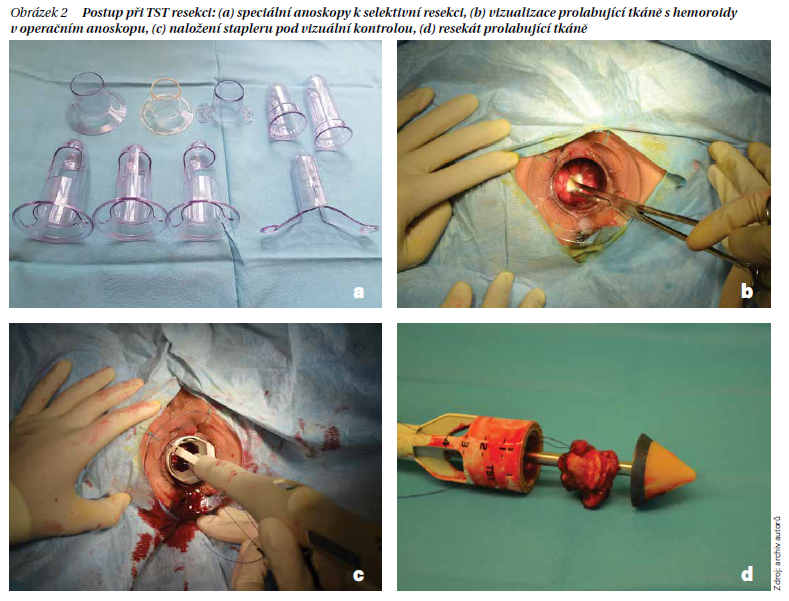
Staplerová hemoroidopexe (tissue selecting therapy – TST) – selektivní resekce tkáně – je metoda, která také využívá cirkulárního stapleru. Při výkonu se používá stapler s průměrem těla 33 nebo 36 mm. Staplerem lze, díky speciálnímu anoskopu, resekovat selektivně prolabovanou tkáň. Jeho velkou dominantou je možnost odstranit velké množství prolabované tkáně najednou. Proto přináší dobré výsledky v řešení symptomatických rektokél a intususcepcí spolu s hemoroidy. Jedná se o velmi šetrnou a rychlou techniku s malým rizikem komplikací, jako jsou bolestivost, krvácení či recidiva prolapsu. Postup při TST resekci je na obrázku 2.
Klasické chirurgické metody
Operace podle Whiteheada byla popsána již roku 1882. Při tomto výkonu se provádí cirkulární resekce slizničního prolapsu. Po resekci se zdravá rektální sliznice fixuje ke kůži vstřebatelným stehem.
Při operaci podle Milligana-Morgana se provádí preparace jednotlivých hemoroidních uzlů (v predilekčních místech) s podvazem cévní stopky. Slizniční i kožní defekt se u této metody neuzavírá. Důležité je však zachování kožních a slizničních můstků k prevenci vzniku stenózy.
Operace podle Fergusona byla popsána v roce 1959 a vychází ze stejného principu jako operace podle Milligana-Morgana s tím rozdílem, že defekty sliznice i kůže jsou ošetřeny suturou, aby bylo zmírněno pooperační krvácení.
Při submukózní hemoroidektomii podle Parkse se incize provádí v oblasti anální cirkumference a submukózně se vypreparuje hemoroidní uzel až k jeho stopce. Po excizi hemoroidu a ligaci stopky se provede rekonstrukce rány opět vstřebatelným stehem.
Komplikace operačních výkonů
Operace hemoroidů jsou delikátní. Vzhledem k anatomickým poměrům v oblasti anorekta můžou být výkony velice snadno komplikovány někdy i trvalými následky. Mezi běžné komplikace v časném pooperačním období patří kromě bolesti také krvácení, retence močová a trombóza vnějších hemoroidů. Ke vzácným, ale potenciálně život ohrožujícím komplikacím patří absces, sepse a masivní krvácení. Mezi trvalé komplikace patří inkontinence stolice, stenóza anu, ektropium rektální sliznice, které se projevuje syndromem vlhké řiti. Vzhledem k možným komplikacím, které mohou být i fatální, patří vždy operace hemoroidů do rukou zkušeného koloproktologa.
Závěr
Hemoroidní onemocnění je velice časté a nepříjemné. Všichni pacienti s projevy a příznaky hemoroidů by měli být pečlivě vyšetřeni, aby se vyloučila jiná příčina potíží, a to hlavně kolorektální karcinom. V terapii hemoroidních onemocnění existuje mnoho možností a výběr konkrétní metody by měl být volen podle individuálního posouzení potíží. V případě mukózního prolapsu, kde konzervativní i semiinvazivní terapie nepřináší úlevu, je namístě chirurgický zákrok.
MUDr. Alena Berková, Ph.D., MUDr. Beata Hemmelová, Ph.D., MUDr. Petr Vlček, Ph.D., MUDr. Tamara Vystrčilová
I. chirurgická klinika LF MU a FN u sv. Anny a v Brně
