Dyslipidemie je jedním z nejvýznamnějších rizikových faktorů aterosklerotických vaskulárních onemocnění (ASKVO). Základem hypolipidemické léčby jsou krom režimových opatření statiny. Další možností farmakoterapie je ezetimib. Fibráty zůstávají vyhrazeny zejména pro pacienty s hypetriglyceridemií. Více prostoru díky rozšíření možností preskripce dostávají biologická léčba a inklisiran. Novým hypolipidemikem je kyselina bempedoová.
Hypolipidemickou léčbu vedeme podle výše kardiovaskulárního (KV) rizika. K jeho stanovení užíváme nejnovější verze tabulek SCORE2, které odhaduje 10tileté riziko jakékoliv KV příhody (nově fatální i nefatální) podle věku, pohlaví, hladiny non-HDL cholesterolu, krevního tlaku a kuřáckých návyků. Pro Česko používáme tabulky pro země s vysokým KV rizikem. Modifikujícími rizikovými faktory jsou hladina lipoproteinu, albuminurie, pozitivní rodinná anamnéza časné manifestace aterosklerotického vaskulárního onemocnění(ASKVO), sociální deprivace, psychiatrická onemocnění a stres, obezita, syndrom spánkové apnoe, fibrilace síní, chronické onemocnění ledvin, hypertrofie levé komory srdeční, autoimunní onemocnění nebo nealkoholická jaterní steatóza.
Velmi vysoké KV riziko mají pacienti s přítomným ASKVO. Do minimálně vysokého rizika jsou automaticky vyčleněni i pacienti s familiární hypercholesterolemií, resp. s významným izolovaným zvýšením byť jednoho rizikového faktoru. (Velmi) vysoké KV riziko může být stanoveno i na základě výsledků zobrazovacích metod díky přítomnosti subklinické aterosklerózy (vyšetření kalciového skóre, index kotník-paže, pláty na velkých tepnách…). Mezi pacienty s extrémně vysokým KV rizikem patří ti, kteří prodělají recidivu KV příhody do dvou let i přes maximální farmakoterapii dyslipidemie.
Intervence dyslipidemie
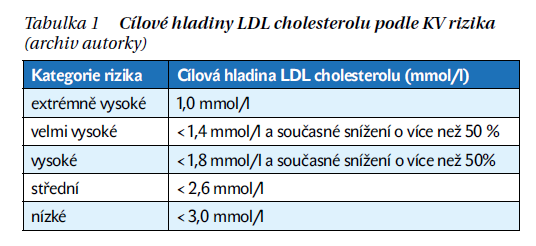
Podle KV rizika pacienta stanovíme cílovou hladinu LDL cholesterolu jako primární cíl (tabulka 1). Hladiny triglyceridů > 1,7 mmol/l a koncentrace HDL cholesterolu < 1,0 mmol/l u mužů a < 1,2 mmol/l u žen jsou považovány za důležité modulátory rizika, nikoliv za léčebné cíle a nejedná se o jejich cílové hladiny. V kategoriích vysokého a velmi vysokého KV rizika snižujeme LDL cholesterol k cílové hladině a současně o minimálně 50 % v porovnání s výchozí hodnotou (např. pokud pacient prodělá infarkt myokardu a má vstupní hladinu LDL cholesterolu 2,6 mmol/l, snižujeme pod 1,3 mmol/l).
Režimová opatření
Každý pacient by měl dostat odborná doporučení pro zdravý životní styl. Je doporučen pravidelný pohyb, zejména aerobní vytrvalostní aktivity. Kuřáky je nutné motivovat k zanechání kouření. Je třeba dodržovat zásady racionální diety a snížit tělesnou hmotnost u obézních osob. V potravě má být snížen přísun cholesterolu, nasycených mastných kyselin a trans mastných kyselin (tzn. nevhodným způsobem rafinovaných tuků). Příjem alkoholu má být snížen pod 10 g denně. Objevuje se nově i možnost užití nutraceutik, tzn. funkčních potravin, které pozitivně ovlivňují lipidové spektrum, např. polikosanol, rostlinné steroly, omega-3 mastné kyseliny, berberin nebo extrakt z červené fermentované rýže. Mohou být zváženy u osob nedosahujících cílové hodnoty LDL cholesterolu při režimových opatřeních za předpokladu, že se nekvalifikují pro farmakoterapii statinem.
Farmakologická léčba
Mnoho pacientů vyžaduje ke snížení hladiny LDL cholesterolu farmakoterapii. Zahájení farmakoterapie dyslipidemie by se nemělo příliš opozdit za její diagnózou. Pacientům bychom měli dát čas implementovat režimová doporučení, ale z klinické praxe víme, že cílových hladin lipidogramu mnoho pacientů úpravou režimových opatření nedosáhne. Důvody časného zahajování farmakoterapie rizikových faktorů ASKVO jsou zřejmé. V klinických studiích bylo prokázáno, že i malý pokles krevního tlaku a hladiny LDL cholesterolu v dlouhodobém časovém horizontu mohou významně zlepšit prognózu. Celoživotní expozice hladině LDL cholesterolu nižší o 1 mmol/l a současně systolického krevního tlaku nižší o 10 mm Hg byla spojena s 80% snížením celoživotního rizika ASKVO a 68% snížením celoživotního rizika úmrtí z KV příčin. Předpokladem úspěšné intervence KV rizikových faktorů je vytvoření důvěry mezi lékařem a pacientem a adekvátní předání informací pacientovi.
Lékem první volby u osob se zvýšenou hladinou LDL cholesterolu a dalších aterogenních lipoproteinů jsou statiny, zejména moderní a vysoce účinné (rosuvastatin a atorvastatin). Farmakoterapii statinem je třeba individualizovat a titrovat k dosažení cílové hladiny LDL cholesterolu. U pacientů po prodělaném ASKVO zahajujeme farmakoterapii dávkou maximální. Pacient musí být poučen o možných nežádoucích účincích léčby (zejména myalgie). Kontrolu lipidogramu a bezpečnostních parametrů (kreatinkináza – CK a jaterní testy) provádíme cca 8 ± 4 týdny od zahájení farmakoterapie. Toto je imperativní zejména u pacientů po čerstvě prodělaném ASKVO, protože zde musí být dosaženo cílové hladiny LDL cholesterolu co nejdříve.
Pokud není dosaženo cílové hladiny LDL cholesterolu maximální tolerovanou dávkou statinu (která může být i 0 mg), je doporučeno přidat ezetimib. Ezetimib je většinou pacientů výborně tolerován. Preskripce není omezena odborností. Jsou doporučovány fixní kombinace ezetimibu se statiny (po stabilizaci dávky ve volné kombinaci) k zajištění lepší compliance pacientů. Tzv. duální inhibice vede ke snížení syntézy i vstřebávání cholesterolu, a je tak významně účinnější.
Fibráty mají specifické místo u pacientů s hodnotami triglyceridů nad 10 mmol/l v prevenci akutní pankreatitidy. Je nutná akutní úprava režimových opatření vč. diety s absolutní restrikcí alkoholu a snížením příjmu tuků v potravě. U pacientů s (velmi) vysokým KV rizikem a přetrvávající hladinou triglyceridů nad 2,3 mmol/l jsou první volbou ke snížení KV rizika statiny a fibrát může být přidán, pokud tato hladina přetrvává. Lze zvážit přidání omega-3 mastných kyselin (v klinické studii byl zkoumán ikosapent ethyl – není ale dostupný v České republice) ke statinům u osob s přetrvávající triglyceridemií v hodnotách 1,5–5,6 mmol/l.
Biologická léčba hypercholesterolemie – inhibitory proprotein konvertázy subtilizin-kexin 9 (PCSK9i) – jsou monoklonální protilátky specificky blokující interakci tohoto proteinu s LDL receptorem, aplikované předplněným perem podkožní injekcí 1× za 2 nebo 4 týdny v domácích podmínkách. Terapie alirokumabem a evolokumabem má být zvážena, pokud není dosaženo cílových hodnot LDL cholesterolu při léčbě maximálně tolerovanou dávkou statinu, eventuálně v kombinaci s ezetimibem. V závislosti na dávce dokáží snížit LDL cholesterol až o 60 %. PCSK9i již nespadají do centrové léčby a mohou být předepsány na recept ambulantním specialistou s odborností kardiologie, vnitřní lékařství, diabetologie, endokrinologie, neurologie, geriatrie, nefrologie, gastroenterologie a J9 (specializované pracoviště pro léčbu hyperlipoproteinemie). Jsou hrazeny u pacientů adherujících k dietním opatřením i ke stávající hypolipidemické léčbě s heterozygotní familiární hypercholesterolemií (HeFH) a s nefamiliární hypercholesterolemií či smíšenou dyslipidemií ve velmi vysokém KV riziku s manifestním KV onemocněním a nově též aterosklerotickým postižením karotid nebo jiných tepen se stenózou 50 % a více, u nichž stávající hypolipidemická léčba maximálně tolerovanou dávkou statinu ± v kombinaci s ezetimibem nebyla dostatečně účinná pro dosažení hodnot LDL cholesterolu alespoň na 3,1 mmol/l v případě HeFH bez manifestního KV onemocnění, nebo alespoň 2,5 mmol/l u pacientů ve velmi vysokém KV riziku s manifestním KV onemocněním (blíže www.sukl.cz a www.athero.cz).
Nejnovější princip léčby, která také zabrání translaci určitého proteinu, je založen na využití přirozeného buněčného procesu, procesu RNA interference. Inklisiran takto tlumí syntézu PCSK9 enzymu. První dvě dávky inklisiranu se aplikují v tříměsíčním intervalu, další dávky pak v šestiměsíčních intervalech subkutánně z předplněných injekčních stříkaček, ve zdravotnickém zařízení. Inklisiran je hrazen jako ZÚLP s možností indikace v odbornostech vnitřní lékařství, kardiologie, dětská kardiologie, angiologie a nově neurologie. Úhrada se týká pacientů, jejichž stávající vysoce intenzivní hypolipidemická léčba nebyla dostatečně účinná pro dosažení hodnot LDL cholesterolu alespoň 3,1 mmol/l v případě HeFH bez rozvinutého ASKVO, nebo alespoň 2,5 mmol/l v případě HeFH s rozvinutým ASKVO, nebo alespoň 2,0 mmol/l u pacientů ve velmi vysokém riziku v sekundární prevenci.
Kyselina bempedoová, perorální inhibitor ATP-citrát-lyázy, představuje další novinku mezi hypolipidemiky. Omezením endogenní syntézy cholesterolu snižuje hladinu LDL cholesterolu a následně incidenci KV příhod. Perspektivní je tato nová léčba jak v monoterapii u pacientů netolerujících statiny (pokles LDL cholesterolu kolem 30 %) a zejména v kombinaci s ezetimibem (pokles hladiny LDL cholesterolu kolem 38 %). Z prostředků veřejného zdravotního pojištění (preskripce odborností vnitřní lékařství, kardiologie, dětská kardiologie, angiologie, diabetologie, geriatrie) je kyselina bempedoová hrazena jako add-on terapie k samotnému ezetimibu u nemocných adherujících k dietním opatřením i ke stávající hypolipidemické léčbě samotným ezetimibem, pokud tato léčba nevede k dosažení hodnot LDL cholesterolu alespoň 2,6 mmol/l v případě pacientů ve vysokém KV riziku nebo alespoň 1,8 mmol/l u pacientů ve velmi vysokém KV riziku, v případě intolerance nebo kontraindikace statinu, v případě nevhodnosti léčby PCSK9 inhibitory a současně inklisiranu z důvodu jejich intolerance, kontraindikace nebo nesplnění úhradových podmínek. Nežádoucím účinkem je zvýšení hladiny kyseliny močové.
Statinová intolerance je v úhradových podmínkách definována jako intolerance alespoň dvou po sobě jdoucích statinů, která vede k jejich vysazení. Intolerance obou statinů musí pak být prokázána jako ústup klinické symptomatologie nebo normalizace CK po jeho vysazení a opětovný návrat myalgie nebo zvýšení CK po znovu nasazení statinu. Za statinovou intoleranci nelze považovat zvýšení CK nepřesahující 4násobek horních mezí bez klinické symptomatologie.
Závěr
Dyslipidemie jsou významným a ovlivnitelným rizikovým faktorem ASKVO. Základem jejich léčby s cílem snížení KV rizika a zlepšení prognózy pacienta je správný odběr anamnézy, lipidogramu a ev. provedení dalších vyšetření. Na tomto základě stratifikujeme KV riziko pacienta a určíme cílovou hladinu LDL cholesterolu. Vždy je třeba implementovat režimová opatření. Základem farmakoterapie jsou statiny, standardem léčby je ezetimib (ideálně ve fixní kombinaci se statinem). Novými dostupnými možnostmi jsou biologická léčba hypercholesterolemie iPCSK9, inklisiran a kyselina bempedoová.
MUDr. Barbora Nussbaumerová, Ph.D.
Centrum preventivní kardiologie, I
