Spironolakton, užívaný od šedesátých letech 20. století, má nezastupitelné místo v léčbě arteriální hypertenze, a to především v terapii rezistentní hypertenze a primárního aldosteronizmu. Má předvídatelné nežádoucí účinky, které jsou závislé na dávce. Během léčby jsou nutné pravidelné kontroly renálních testů a mineralogramu.
Spironolakton je lék představený v 60. letech minulého století. Má jednak antagonistický účinek na mineralokortikoidní receptor (MR) a navíc agonistický účinek na progesteronový receptor. Jedná se o tzv. pro-drug formu, která se k navození biologického účinku musí metabolizovat v játrech na aktivní formu – kanrenon. Má dostatečně dlouhý biologický poločas (více než 12 hodin u zdravých jedinců, 24 hodin u pacientů se srdečním selháním a až 58 hodin u nemocných s jaterní cirhózou), a tak se může podávat v jedné denní dávce. Hlavní mechanizmus působení spočívá ve vazbě na solubilní mineralokortikoidní cytoplazmatický receptor v cílových tkáních, čímž zabraňuje vazbě aldosteronu. Nejvýznamnější cílové buňky jsou v distálním tubulu a sběrném kanálku ledvin, kde spironolakton způsobuje nepřímou inhibicí reabsorpci sodíku na epiteliální straně tubulu a retenci draslíku.
Spironolakton je lék 1. volby u primárního hyperaldosteronizmu a lék 4. volby v léčbě rezistentní hypertenze. Nezbytné jsou pravidelné laboratorní kontroly renálních funkcí a mineralogramu. Opatrnosti je zapotřebí při kombinaci více hyperkalemizujících léků.
Aldosteron v patofyziologii hypertenze
Aldosteron má v etiologii hypertenze velmi důležitou roli. Vazbou na solubilní mineralokortikoidní cytoplazmatický receptor v distálním tubulu a sběrném kanálku ledvin působí jako transkripční faktor, a reguluje tak reabsorpci vody a ztráty draslíku. Oproti těmto klasickým genomickým účinkům byla popsána řada rychlých signálních kaskád zprostředkovaná vazbou na mineralokortikoidní receptor a na specifický membránový receptor pro aldosteron.
Z extrarenálních efektů jmenujme:
- fibrotizující účinek na cévy a myokard;
- významný prozánětlivý efekt;
- role v rozvoji inzulinové rezistence.
To má za následek vyšší výskyt arytmií, především fibrilace síní a komorových arytmií a remodelaci myokardu.
U rezistentních hypertoniků je plazmatická hladina aldosteronu asociována se zvýšeným intravaskulárním objemem. Studie u 251 rezistentních hypertoniků ukázala, že pacienti s vysokou produkcí aldosteronu měli vyšší hodnoty 24hodinového TK v porovnání s pacienty s normální hladinou aldosteronu, přestože hodnoty klinického TK byly v obou skupinách stejné. Vliv aldosteronu na hodnoty 24hodinového TK vzrůstal s věkem. Možným vysvětlením je, že aldosteronem indukovaná retence tekutin v cílových tkáních je hůře kompenzována kvůli horšící se funkci ledvin.
Léčba esenciální hypertenze – rezistentní hypertenze
Většina nemocných s těžší hypertenzí má být léčena blokátorem renin-angiotenzinového systému + blokátorem kalciových kanálů + sulfonamidovým diuretikem, v indikovaných případech léky jiných tříd. V léčbě esenciální hypertenze má spironolakton nezastupitelné místo především jako lék 4. volby u rezistentních hypertoniků (tabulka 1). Jeho pevné postavení v této roli potvrdila řada studií.

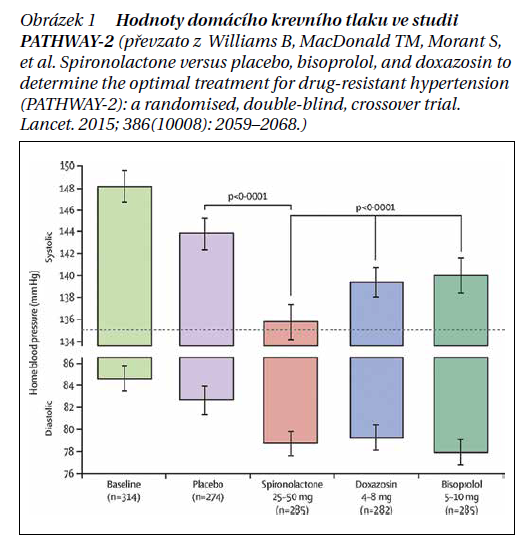
Studie PATHWAY-2 porovnávala efekt spironolaktonu, bisoprololu, doxazosinu a placeba jako léku 4. volby u pacientů s nekontrolovanou hypertenzí na trojkombinační léčbě. Spironolakton měl ze zkoumaných léků největší hypotenzivní účinek (domácí měření TK) v porovnání s placebem (-8,7 mm Hg [95% CI -9,7 až -7,7]), doxazosinem (-4,0 mm Hg [-5,0 až -3,0]) i bisoprololem (-4,5 mm Hg [-5,5 až 3,5]) (obrázek 1). Výskyt nežádoucích účinků byl srovnatelný ve všech větvích.
Česká multicentrová studie ASPIRANT porovnávala efekt 25 mg spironolaktonu oproti placebu jako 4. antihypertenziva u rezistentních hypertoniků. V porovnání s placebem došlo k výraznějšímu poklesu 24hodinového TK (-9,8 mm Hg [-14,4 až -5,2]), denního TK (-5,4 mm Hg [-10,0 až -0,8]), nočního TK (-8,6 mm Hg [-15,2 až -2,0]) i klinického TK (-6,5 mm Hg [-12,2 až -0,8]).
Další práce podobné metodiky srovnávala efekt spironalaktonu oproti klonidinu. Efekt na hodnoty klinického i 24hodinového TK byl srovnatelný, ale přesto autoři ve svém závěru preferují spironolakton vzhledem k možnosti podávání 1× denně.
Ve studii ASCOT (n = 1 411) byl spironolakton podáván jako lék 4. volby v dávce 25–50 mg (medián 25 mg) a jeho podávání vedlo k poklesu TK o 21,9/9,5 mm Hg bez ohledu na věk, pohlaví, kouření a přítomnost diabetu.
Zásadou u všech nemocných s těžkou nekontrolovanou hypertenzí je vyloučit sekundární příčinu hypertenze a pseudohypertenzi (noncompliance k léčbě, špatná technika měření TK). Metaanalýza srovnávající randomizované i nerandomizované studie ukázala, že blokátory mineralokortikoidních receptorů obecně jsou účinnými a bezpečnými léky v léčbě rezistentní hypertenze. Další metaanalýzy, v nichž byli zařazeni pouze nemocní léčení spironolaktonem, tyto výsledky potvrdily.
Analýza studie PATHWAY-2 identifikovala jako prediktor účinnosti léčby spironolaktonem poměr aldosteron/renin a plazmatickou hladinu reninu. A také, že efekt léčby je dán snížením objemu hrudní tekutiny (extracelulární exces tekutin) spíše než vazodilatací. Tento výsledek podporuje tvrzení, že rezistentní hypertenze je spojena s nadbytkem extracelulární tekutiny, a pokud chceme účinně snížit krevní tlak, je nutno zacílit na tento aspekt.
V další studii podávání spironolaktonu po dobu 6 měsíců vedlo nejen ke snížení TK, ale též k redukci hypertrofie levé komory srdeční, zlepšení diastolické a endoteliální funkce. Léčba MRA vedla také ke snížení výskytu fibrilace síní oproti placebu (8,5 vs. 18,6 %). Tento protektivní efekt byl výraznější u pacientů bez předchozí diagnózy srdečního selhání. U pacientů se srdečním selháním je podávání aldosteronu spojeno s nižším rizikem komorových arytmií (RR 0,28 [95% CI, 0,10–0,77]), komorových extrasystol (průměrné snížení 705 ± 646 komplexů/24 hodin) a náhlé smrti (RR 0,79 [95% CI, 0,67–0,93]).
Jak naznačila metaanalýza 15 studií, spironolakton by mohl mít též renoprotektivní účinek. Léčba spironolaktonem u nemocných s chronickým onemocněním ledvin již léčených ACE inhibitorem nebo sartanem vedla ke snížení proteinurie o 15–54 %. Podávání blokátorů MR u nemocných s renální insuficiencí však stále nelze rutinně doporučit především kvůli zvýšenému rizika hyperkalemie.
Léčba primárního aldosteronizmu
Antagonisté MR jsou v léčbě primárního aldosteronizmu (PA) lékem první volby pro dlouhodobou léčbu u bilaterálních hyperplazií nebo v případech s unilaterálním adenomem – kde si nemocný nepřeje nebo není možná chirurgická léčba. Zahajujeme dávkou 100 mg spironolaktonu denně a postupně přecházíme na udržovací dávky kolem 50 mg denně. Spironolakton snižuje TK a udržuje normokalemii. Plný účinek léčby se dostaví až za 4–6 týdnů. Přesto je často nutné kombinovat tuto léčbu i s dalšími antihypertenzivy, především diuretiky a blokátory kalciového kanálu. Nezbytné jsou pravidelné laboratorní kontroly renálních funkcí a mineralogramu. Opatrnosti je zapotřebí při kombinaci více hyperkalemizujících léků. Další indikací je podávání vysokých dávek v přípravě k adrenalektomii (tabulka 1).
Longitudinální studie u 602 pacientů s PA léčených MRA ukázala vyšší výskyt KV komplikací v porovnání se stejně starými pacienty s esenciální hypertenzí. Zvýšené riziko bylo patrné jen u těch nemocných, u kterých při léčbě přetrvávala suprese reninu. Studie PAPY sledovala dlouhodobý vývoj KV komplikací a mortality u 1 125 vyšetřených pro PA a léčených podle biochemických parametrů. Po 11 letech bylo přežití stejné u pacientů s esenciální hypertenzí a pacientů léčených pro PA. Ovšem léčba antagonisty MR byla spojena s vyšším výskytem fibrilace síní oproti pacientům, kteří podstoupili unilaterální adrenalektomii. Dvě posledně zmíněné studie vyvolávají kontroverzní otázku, zda by nebylo vhodné u těchto nemocných zvýšit dávky MRA (léčba podle biochemických parametrů, nikoli podle dosaženého TK) k dosažení efektivnější blokády MR, a tedy k redukci dlouhodobých KV komplikací.
Podávání spironolaktonu
Indikace, kontraindikace a nežádoucí účinky spironolaktonu shrnuje tabulka 1. Před zahájením léčby a během léčby (především v prvních měsících) jsou nutné kontroly iontogramu (kalium) a renálních testů. U pacientů s kalemií > 4,5 mmol/l je zahájení léčby spironolaktonem nevhodné. Další rizikovou skupinou jsou nemocní s chronickým selháním ledvin ≥ 3. stupně, diabetici a starší pacienti. Během léčby je nutná zvýšená opatrnost při léčbě dalšími léky s hyperkalemizujícím účinkem. Vukanovic v metaanalýze studií nemocných po infarktu myokardu a se srdečním selháním identifikoval incidenci hyperkalemie u 17,5 % nemocných léčených spironolaktonem a 7,5 % u pacientů s placebem. Pouze u poloviny případů hyperkalemie bylo jasnou příčinou podávání MRA. Obecně u všech indikací (kromě přípravy na adrenalektomii u primárního aldosteronizmu) platí, že používáme nejmenší účinnou dávku spironolaktonu. U pacientů s PA vyžadujících vyšší dávky spironolaktonu je možné zvážit jeho nahrazení eplerenonem či přidání nízké dávky thiazidového diuretika nebo amiloridu k potlačení nežádoucích účinků.
Nežádoucí účinky
Na prvním místě je nutné jmenovat hyperkalemii a s ní spojené riziko arytmií, zmatenost, křeče dolních končetin, nauzeu a zvracení či průjem. Mezi prediktory hyperkalemie patří vyšší věk, vyšší bazální hladina kreatininu, současná léčba betablokátory nebo trimethoprimem-sulfamethoxazolem.
Neselektivita spironolaktonu a jeho vazba na řadu steroidních receptorů jsou příčinou řady nežádoucích účinků. Současně antagonizuje androgenní receptory a vede k široké paletě sexuálních poruch jak u mužů, tak u žen (bolestivá gynekomastie, poruchy libida, erektilní dysfunkce, poruchy menstruačního cyklu – tabulka 1). Frekvence těchto nežádoucích účinků je závislá na dávce. Ve studii 699 mužů byla incidence gynekomastie 6,9 % u pacientů léčených < 50 mg/den a 52 % u pacientů na dávce > 150 mg/den. Prevalence gynekomastie a gynekodynie byla 6 % ve studii ASCOT.
Závěr
Několik studií potvrdilo, že rezistentní hypertenze je spojena s perzistující retencí tekutin asociovanou s různými stupni nadbytku aldosteronu. Tento hyperaldosteronizmus je daný buď nepoznanou autonomní nadprodukcí aldosteronu (primární aldosteronizmus), ale častěji mimo tuto osu a nezávislý na produkci angiotensinu II. Studie PATHWAY-2, ASPIRANT a ReHOT ukázaly, že spironolakton je efektivním lékem 4. volby u pacientů s rezistentní hypertenzí. Kromě toho je lékem s nezastupitelným postavením v léčbě primárního aldosteronizmu, srdečního selhání a edémových stavů. Aby byla léčba bezpečná, je nutné respektovat kontraindikace, a především pravidelně a často kontrolovat hodnoty kalemie a renálních testů.
prof. MUDr. Jitka Mlíková Seidlerová, Ph.D.
II. interní klinika LF a FN v Plzni
