Kastračně rezistentní karcinom prostaty (CRPC) bez průkazu metastatického onemocnění podle standardních zobrazovacích metod (CT a scintigrafie skeletu) či vyšetření nové generace (PET/CT) klasifikujeme jako nemetastatický CRPC (nmCRPC). Donedávna nebyla k dispozici účinná léčba tohoto onemocnění a pacienti progredovali do metastatického stadia. Cílem léčby nmCRPC je proto prodloužení doby do vzniku metastatického stadia a prodloužení i celkového přežití (OS). Toto potvrdily i tři významné prospektivní klinické studie 3. fáze. Studie hodnotily antiandrogeny 2. generace, kam patří apalutamid, enzalutamid a darolutamid.
Karcinom prostaty je nejčastější maligní onemocnění u mužů (kromě nemelanomových nádorů kůže). Vzhledem k pomalému růstu karcinomu prostaty v počátečních fázích onemocnění a široce rozšířeným odběrům na prostatický specifický antigen (PSA) je onemocnění převážně diagnostikováno v lokalizovaném stadiu, které je omezené na prostatu. Nemocní jsou indikováni převážně k lokální léčbě (radikální prostatektomii – RAPE nebo radioterapii). U vybrané skupiny pacientů lze volit i možnost aktivního sledování či observace. I přes lokální terapii dochází u části pacientů postupně k elevaci PSA – biochemický relaps.
V případě, že není indikace salvage radioterapie či záchranného chirurgického výkonu, jsou pacienti indikováni k primární hormonální léčbě (androgen deprivační terapii – ADT). Nejčastěji se aktuálně využívá aplikace antagonistů nebo agonistů gonadotropin uvolňujícího hormonu. Alternativou může být provedení bilaterální orchiektomie. Účinnost primární ADT je většinou omezená na 2–3 roky. Postupně pak dochází k další elevaci PSA i přes trvající kastrační hodnoty testosteronu. Mluvíme o kastračně rezistentním karcinomu prostaty (CRPC). Důvodem rozvoje rezistence k primární ADT mohou být mutace androgenového receptoru (AR), splice varianty AR, aberantní postreceptorová regulace či intratumorózní syntéza androgenů, případně jiné mechanizmy.
V případě nálezu metastatického onemocnění na zobrazovacích vyšetřeních mluvíme o metastatickém CRPC (mCRPC). Část pacientů s CRPC ale nemá podle konvenčních zobrazovacích vyšetření (CT vyšetření a scintigrafie skeletu), případně podle zobrazovacích vyšetření nové generace (např. PET/CT) nález metastatického postižení. Onemocnění je pak klasifikováno jako nemetastatický CRPC (nmCRPC).
Nemetastatický kastračně rezistentní karcinom prostaty
Nemocní s nmCRPC jsou převážně bez klinických potíží, bez symptomatologického onemocnění. U většiny pacientů s nmCRPC ale dochází k rozvoji kostních či uzlinových metastáz, bez terapie v průběhu 1–3 let. Vznik metastáz, hlavně kostních, je spojen s možnými komplikacemi, jako jsou bolesti, patologické fraktury, zhoršení celkového výkonnostního stavu apod. Proto jedním z cílů léčby nmCRPC je prodloužení doby do vzniku metastatického onemocnění.
Až donedávna nebyla k dispozici žádná účinná léčba tohoto onemocnění. V klinické praxi byli pacienti léčeni podáním antiandrogenů 1. generace či ketokonazolem. Efektivní léčba ale mohla být zahájena v podstatě až v případě progrese do metastatického postižení. Podle konvenčního zobrazení pomocí CT vyšetření či scintigrafie skeletu je ale průkaz metastáz vzácný při hodnotách PSA pod 10 ng/ml.
Kromě vlastní hodnoty PSA je ale důležitým faktorem i rychlost vzestupu koncentrace PSA. U pacientů s časem zdvojení PSA (PSA doubling time – PSA DT) pod 8–10 měsíců významně stoupá riziko vzniku metastáz. Právě tato riziková skupina nemocných je ohrožena časným vznikem metastatického onemocnění. Existují proto doporučení ohledně indikace zobrazovacích vyšetření. Konsenzus skupiny RADAR (Prostate Cancer Radiographic Assessments for Detection of Advanced Recurrence Group) doporučuje provést CT vyšetření a kostní scintigrafii u asymptomatických pacientů s PSA 2 ng/ml, v případě negativity pak vyšetření zopakovat při hodnotách 5 ng/ml a následně při každém zdvojení PSA stanovovaným každé 3 měsíce. Zobrazovací vyšetření nové generace využívající techniky nukleární medicíny (např. PSMA značený PET/CT) sice potvrdila časnější diagnostiku metastatického onemocnění, nicméně aktuální doporučení Evropské urologické asociace nedoporučuje jejich plošnou indikaci. Lze je zvážit v případě symptomatologického onemocnění. Standardem při diagnostice nmCRPC je ovšem nadále CT vyšetření v kombinaci se scintigrafií skeletu.
Přehled studií
Největšího významu v léčbě nmCRPC dosáhly antiandrogeny 2. generace zařazené do skupiny ARTA (androgen receptor targeted agents). I přes kastrační hodnoty testosteronu má nadále zásadní roli v progresi androgenní receptor, proto i představitelé ARTA léčby působí hlavně na jeho struktury. Proběhly tři významné klinické studie 3. fáze, které hodnotily postavení ARTA (apalutamid – studie SPARTAN, darolutamid – studie ARAMIS a enzalutamid – studie PROSPER) v léčbě nmCRPC. Všechny tři studie zásadně prokázaly prodloužení času do vzniku metastatického onemocnění při výborné toleranci léčby ARTA léčby ve srovnání s placebem a v následných analýzách i významné prodloužení celkového přežití. Do studie byli zařazeni rizikoví pacienti s časem zdvojení PSA ≤ 10 měsíců a hodnotou PSA 2 ng/ml a více. Přehled výsledků zmíněných klinických studií je uveden v tabulkách 1 a 2.
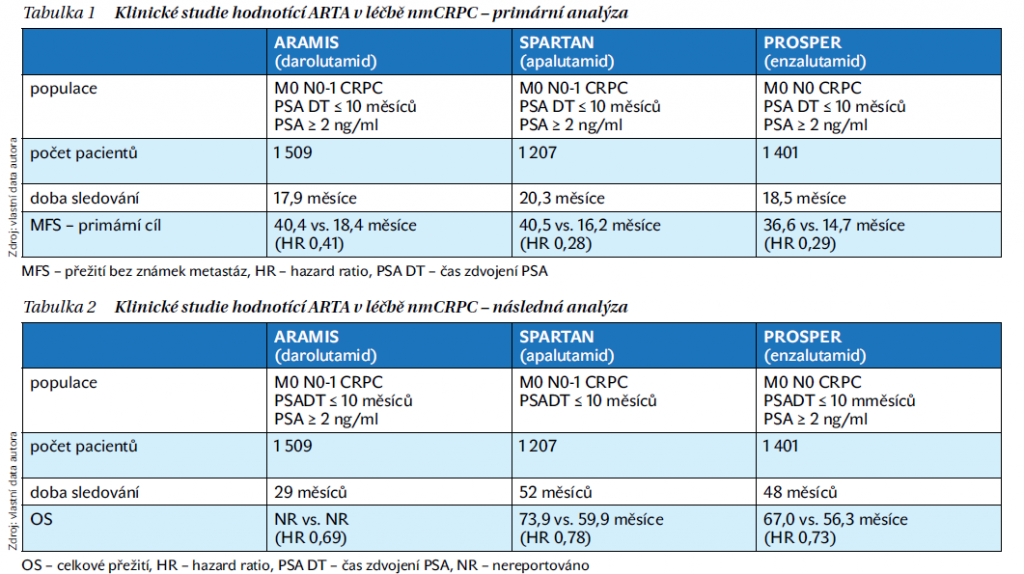
Jak je vidět z léčebných výsledků, jedná se o dlouhodobou terapii. Proto je důležitou součástí léčby i přijatelná toxicita. Všechny preparáty potvrdily tuto skutečnost, jedná se v onkologii o jeden z nejlépe tolerovatelných typů léčby. I přes podobné výsledky se však jednotlivé preparáty vzájemně odlišují.
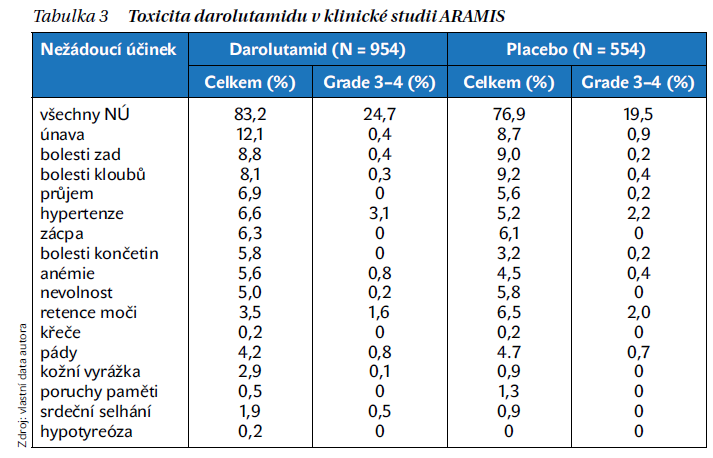
Darolutamid ve srovnání s enzalutamidem a apalutamidem má strukturu více polární se zvýšeným potenciálem vytvářet vodíkové můstky. Má vyšší afinitu k androgennímu receptoru než enzalutamid nebo apalutamid. Polární struktura je spojena s nižším průchodem přes hematoencefalickou bariéru a nižším výskytem nežádoucích účinků na centrální nervový systém. Toto lze s výhodou využít u pacientů s onemocněním mozku v anamnéze. Darolutamid dále prokázal menší míru interakce se skupinou enzymů cytochromu P450, což lze s výhodou využít v praxi při současném podávaní léčiv, jako např. opiátů, antikoagulancií, inhibitorů protonové pumpy. Na druhé straně je nevýhodou darolutamidu dávkování 2× denně. Apalutamid a enzalutamid se podávají v jednodenní dávce. Přehled nežádoucích účinků darolutamidu ve srovnání s placebem je uveden v tabulce 3.
Závěr
Léčba nmCRPC pomocí antiandrogenů 2. generace dosáhla významného prodloužení doby do vniku metastatického onemocnění a celkového přežití. Pacienti s nmCRPC představují převážně starší populaci mužů, kdy účinná terapie může zabránit rozvoji komplikací spojených s metastatickým onemocněním. Zásadním předpokladem této dlouhodobé a účinné léčby je i přijatelná toxicita.
V ČR máme k dispozici aktuálně dva preparáty pro toto onemocnění – apalutamid a darolutamid. Oba preparáty potvrdily účinnost a přijatelný profil toxicity. Vzhledem k rozdílům ve struktuře jednotlivých léků je nižší výskyt neurologických vedlejších účinků a výhodnějších lékových interakcí v případě darolutamidu.
Podle doporučení České onkologické společnosti jsou indikováni k léčbě darolutamidem nebo apalutamidem nemocní s rizikovým nmCRPC, který je charakterizován časem zdvojení PSA pod 10 měsíců. Nemocní podle konvenčních zobrazení (CT a scintigrafie skeletu), případně podle metod zobrazení nové generace nemají průkaz metastatického onemocnění. Hodnota PSA by měla být 2 ng/ml a výše před zahájením terapie. Čas zdvojení PSA lze vypočíst podle dostupných on-line kalkulátorů (například MSKCC).
MUDr. Igor Richter
Onkologické oddělení, Krajská nemocnice Liberec, Onkologická klinika 1. LF UK a FTN, Praha, Fakulta zdravotnických studií, Technická univerzita Liberec
doc. MUDr. Josef Dvořák, Ph.D.
Onkologická klinika 1. LF UK a FTN, Praha
MUDr. Al-Samsan Sofya
Onkologické oddělení, Krajská nemocnice Liberec
MUDr. Jiří Bartoš
Onkologické oddělení, Krajská nemocnice Liberec
