Venózní tromboembolizmus (VTE) je stále zdravotnickým a sociálně-ekonomickým problémem. Zdravotnickým tím, že onemocnění může skončit fatálně plicní embolií (PE), nebo následky, jako je např. posttrombotický syndrom. Významně je pak zhoršena kvalita života. Sociálně-ekonomickým tím, že jsou často postiženi jedinci v produktivním věku a také adolescenti. Kazuistické sdělení poukazuje na vyšší riziko trombózy u pacientů s myeloproliferativním onemocněním.
Incidence VTE v populaci se udává 1/1 000, ale závisí na věku. Ve věkové skupině nad 70 let je incidence VTE 1/100, naopak ve skupině 20–40 let je 1/10 000 a u jedinců pod 20 let věku pouze 1/100 000. Přes veškeré úsilí zůstává incidence VTE v posledních letech ve světě stejná.
Etiopatogeneze VTE
Při každé objektivně prokázané trombóze je nutno analyzovat okolnosti vzniku trombózy, její závažnost, neboť jedině tak lze správně určit délku antikoagulační terapie. Již v roce 1865 Virchow popsal 3 faktory, které hrají roli u žilní trombózy: cévní stěna, stáza krve a změny v krevních elementech. Jakékoliv změny (vrozené či získané), které ovlivňují 1 či více z těchto 3 faktorů, mají za následek větší riziko vzniku VTE. Z výše uvedeného vyplývá, že VTE je onemocnění multifaktoriální.
Rizikové faktory pro VTE jsou uvedeny v tabulce 1.
Tabulka 1 Rizikové faktory pro VTE
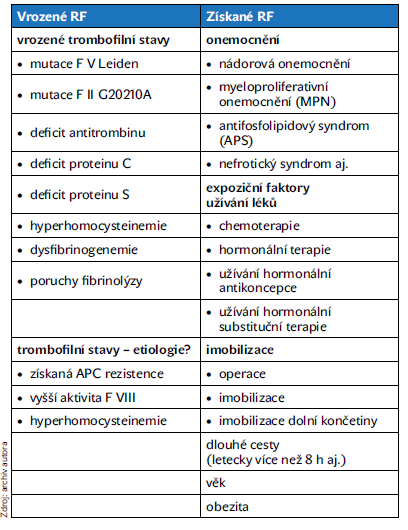
Některé rizikové faktory mají příčinu jak vrozenou, tak získanou, eventuálně neznámou. Sem lze zařadit např. hyperhomocysteinemii, vysokou aktivitu F VIII, přítomnost rezistence na aktivovaný protein C (APC-R) bez mutace F V Leiden. Mezi trombofilní stavy patří i vysoká aktivita F IX, F XI, vyšší hladina fibrinogenu a pravděpodobně i vyšší aktivita TAFI (trombinem aktivovaný inhibitor fibrinolýzy).
Popis případu
V roce 2004 byl přijat na spádové interní oddělení 54letý muž (P. F.) pro pocit kratšího dechu, s dušností po námaze a s otokem LDK. Před 3 týdny byl léčen pro erysipel na levé dolní končetině, UZ žil byl v tuto dobu negativní (byl proveden pro bolesti v levém lýtku). Rodinná i osobní anamnéza VTE byla negativní, sám byl pravidelně kontrolován a léčil se jen pro arteriální hypertenzi.
Po příjezdu na interní ambulanci byl hemodynamicky stabilní. Provedeno laboratorní vyšetření, angioCT a UZ žil. Zobrazovací vyšetření prokázala masivní bilaterální plicní embolii (PE) a ileofemoropopliteální trombózu LDK.
Laboratorní vyšetření
FW 3/5 KO: Leu 14,5 × 109/l, ery 4,5 × 1012/l, Hb 162 g/l, Htk 0,4, trombocyty 416…435 × 109/l (diferenciální rozpočet v normě), biochemická vyšetření LDH 12.5mkat/l, kyselina močová 440 µmol/l, CRP 45 mg/l, jinak normální jaterní a renální funkce.
Koagulační vyšetření: D-dimer 4,5 mg/l, fibrinogen 4,5 g/l, INR 1.0, aPTT-poměr 0,9, antitrombin 65 %.
Trombolytická terapie
Během několika minut po dokončení angioCT se klinický stav zhoršil, TK 90/60, tachykardie 115/min, saturace O2
91 %, proto přijat na JIP. Zahájena trombolytická terapie (ACTILYSE) ve standardním režimu 100 mg během 2 hodin s přechodem na nefrakcionovaný heparin (UFH). Po terapii UFH a nízkomolekulárním heparinem (LMWH) v terapeutické dávce byl nemocný převeden na warfarin s cílovou hodnotou INR 2–3.
Laboratorní hodnoty po 10 dnech při propuštění
FW 2/4 KO: leu 12,1 × 109/l, ery 4,6 × 1012/l, Hb 164 g/l, Htk 0,47, trombocyty 410 × 109/l,
D-dimer 0,8 mg/l, fibrinogen 3,5 g/l, AT 80 %, INR 2,5, aPTT poměr 1,24. Stran nálezu na UZ žil byla dosažena plná rekanalizace, nemocný kardiopulmonálně kompenzován.
Doporučeno: Pravidelné monitorování INR u PL, kontrola na interní ambulanci, také s cílem kompletizovat vyšetření trombofilního stavu.
Následný vývoj
Týden po propuštění doma při běžné denní činnosti ataka dušnosti, proto volán vůz RZP a na interní ambulanci provedeno angioCT, kde prokázána nová ataka plicní embolie vlevo. INR v době přijetí do nemocnice bylo 1,85. Nemocný kardiopulmonálně stabilizován, přidán přechodně do terapie LMWH a navýšen warfarin tak, aby INR bylo s cílem 2,5–3,5. Za týden nemocný propuštěn domů. Proveden UZ žil DK s normálním nálezem.
Při kontrolním vyšetření na interní ambulanci byl nemocný v pořádku, provedena kompletizace vyšetření trombofilního stavu, který neprokázán (mutace F V Leiden ani mutace F II20210a neprokázány, vyloučen deficit proteinu C a S, vyloučen APS). Byla doporučena dlouhodobá antikoagulační terapie warfarinem. Také provedeno kompletní vyšetření na okultní malignitu v rozsahu: CT břicha, plic, vyšetření urologické, gastroskopie, koloskopie, vše bylo bez prokázané malignity. Také onkomarkery byly v normě.
Při kontrolách INR byl proveden 1× za 6 měsíců i krevní obraz, kdy výsledky byly v rozmezí: leu 13,5–14,1 × 109/l, trombocyty 426–445 × 109/l, ery 4,8–5,0 × 1012/l a Hb 168–175 g/l. Vzhledem k faktu, že při 2. hospitalizaci byl 1× počet trombocytů 385 × 109/l, tak PL nevěnoval hodnotám zvláštní pozornost.
Takto to šlo další 4 roky, kdy INR bylo vždy v terapeutickém rozmezí, ale došlo postupně k progresi hodnot trombocytů, které se pohybovaly v rozmezí 500–600 × 109/l, Hb 175–185 g/l.
V únoru 2009 byl nemocný přijat na naši kliniku pro recidivu ileofemorální trombózy LDK, v době přijetí bylo INR 1,8. Po úpravě antikoagulační terapie provedena lokální trombolytická terapie (ACTILYSE) a pokračováno dále v LMWH a poprvé vysloveno vzhledem k anamnéze a současným hodnotám KO podezření na myeloproliferativní onemocnění. Provedena trepanobiopsie, vyšetření JAK-2 kinázy, hladiny erytropoetinu (epo). V trepanobiopsii byl obraz trilineární formy pravé polycytemie (PV), JAK-2 kináza byla pozitivní, hladina erytropoetinu snížena.
Byla stanovena diagnóza pravé polycytemie, nemocný léčen anagrelidem (Thromboreductin) s cílem normálních hodnot trombocytů a venepunkcemi. Opět nasazen warfarin s cílovou hodnotou INR 2–3. Nemocný byl pak dalších 5 let v pořádku, bohužel v 65 letech tragicky zahynul.
Závěr
Tento případ dokumentuje fakt, že nelze podcenit ani zdánlivě minimální změny v krevním obrazu, navíc při známém faktu, že myeloproliferativní onemocnění jsou spojena s vyšším rizikem trombózy, jak arteriální, tak žilní. Jedině včasná diagnostika, normalizace krevního obrazu a dobře vedená antikoagulační terapie minimalizují riziko recidivy trombózy.
doc. MUDr. Petr Dulíček, Ph.D.
IV. interní hematologická klinika LF a FN v Hradci Králové
