Regulace hmotnosti je v léčbě diabetiků 2. typu klíčovým opatřením. Často se uvádí, že diabetici 2. typu jsou obézní. To dnes ale neplatí. Průměrný body mass index českých diabetiků 2. typu je kolem 28 kg/m2. Asi 15 % z nich má tedy hmotnost normální, polovina má hmotnost v pásmu nadváhy a jen asi třetina je obézních. Z toho by na první pohled mohlo vyplývat, že léčba obezity je důležitá pro léčbu jen třetiny diabetiků. Není tomu tak.
V patogenezi diabetu 2. typu hraje tuková tkáň důležitou úlohu a tuk je patologicky nakumulován i u diabetiků s normální hmotností. Také platí, že nejen množství, ale i kvalitativní stav tukové tkáně bychom se měli snažit ovlivnit u každého diabetika 2. typu. Tuková tkáň je u diabetiků 2. typu zdrojem tzv. systémového zánětu, který se podílí na vzniku složek metabolického syndromu a diabetu 2. typu a jeho komplikací. Diabetik 2. typu by měl vždy mít důsledně sledovanou hmotnost a minimálně by mělo platit, že nežije na svém životním maximu hmotnosti, ale nejméně 10 % pod ním. Dále platí, že pokud je diabetik pravidelně fyzicky aktivní, je jeho prognóza rovněž výrazně lepší.
Diabetikům 2. typu hrozí především kardiovaskulární komplikace, avšak častější je i výskyt řady nádorů. Zlepšení životní prognózy diabetiků lze dosáhnout mnoha postupy, které vedou nejen ke snížení kvantity, ale i ke zlepšení kvality tukové tkáně. Mezi těmito postupy je velmi důležitá volba farmakoterapie a bariatrická chirurgie. V minulosti platilo, že je mnohem složitější redukovat hmotnost u diabetika než u obézního nediabetika. Dnes je tomu jinak. Mnohá nová antidiabetika pomáhají redukovat hmotnost a nejsou přitom dostupná nediabetikům. Významným léčebným postupem u obézních diabetiků je bariatrická chirurgie. Ta jen dnes často přístupná i u diabetiků s nadváhou, hovoříme o tzv. metabolické chirurgii.
K diabetu 1. typu zdaleka už nepatří astenický habitus. I diabetici 1. typu žijí v prostředí, kde je typický nadbytek kalorické stravy a nízká fyzická aktivita. Proto i u diabetiků 1. typu je často namístě redukce hmotnosti, která zvyšuje citlivost na inzulin, snižuje jeho potřebu a snižuje i kardiovaskulární riziko.
Režimová opatření v léčbě obezity diabetiků
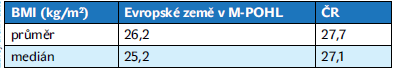
Pro obézní diabetiky je před vznikem diabetu i později typická nízká fyzická aktivita a vysoký příjem energie. Zvýšení fyzické aktivity a regulace příjmu energie a sacharidů je klíčovým opatřením v léčbě obezity diabetiků. Pokud má být tato léčba úspěšná, je personálně a finančně náročná (léčba nutričními terapeuty, psychology, edukátory fyzické aktivity). Snad se bude tato léčba v budoucnosti dostupnější, a tím úspěšnější. Za covidové pandemie došlo k výraznému nárůstu hmotnosti naší populace (tabulka 1). O to více je léčba obezity u diabetiků i u nediabetiků významnější.
Podle starších průzkumů byl výskyt obezity u nás v průměru zemí EU. Podle nového průzkumu je průměrný BMI u nás výrazně vyšší než v zemích účastnících se průzkumu M-POHL (většina evropských zemí).
Tabulka 1 Body mass index u nás a v Evropě podle studie M-POHL na konci roku 2020
Léčba obezity diabetiků pomocí bariatrické chirurgie
Bariatrická chirurgie je v ČR dobře dostupná a pojišťovnou hrazená metoda. Je bohužel obtížné pacienty a často i jejich ošetřující lékaře k indikaci výkonu přesvědčit. Bypassové výkony (gastrický bypass, biliopankreatická diverze) vedou k remisi diabetu až v 90 % případů. Restriktivní výkony (bandáž žaludku, plikace žaludku, tubulizace žaludku) o něco méně a mnohé z nich jsou dnes ve svém efektu již srovnatelné s dlouhodobou farmakoterapií inkretinovými analogy. Po všech výkonech dochází minimálně k výraznému zlepšení kompenzace diabetu. Je možno operovat i diabetiky 1. typu. U diabetu 2. typu začínají být prováděny i experimentální výkony, např. vyřazení části jejuna jejuno anastomózou. Tak se i u nás podaří např. i extrémně rezistentní pacienty s dávkami nad 150 J inzulinu inzulinoterapie zbavit.
Farmakologická léčba obezity u diabetiků
Obezita začíná být snadno farmaky léčitelným onemocněním.
Dnes jsou k dispozici 4 účinná antiobezitika:
Starší centrálně působící fentermin (Adipex), který smí být u nás podáván bez přerušení jen 3 měsíce a po přerušení léčby se hmotnost obvykle vrací k původní a vzniká jojo efekt. Předpisován je na opiátový recept. Již téměř 10 let je ve světě podávána fixní kombinace nazývaná Qnexa či Qsymia (fentermin + topiramát). Pravděpodobně bude brzy kombinace registrována i v Evropské unii.
Relativně novým centrálně působícím antiobezitikem dostupným u nás od roku 2016 je kombinacenaltrexon + bupropion ER(Mysimba). Bupropion je antidepresivum, které bylo v minulosti pod názvem Welbutrin u obézních preferováno, protože nevede ke vzestupu hmotnosti. Pod názvem Zyban byl bupropion využíván i v léčbě závislosti na tabáku. Mechanizmus účinku kombinace naltrexon + bupropion na redukci hmotnosti je jasný jen částečně. Proopimalenkortinové neurony v nucleus arcuatus hypothalamu uvolňují alfa melanocyty stimulující hormon a beta-endorfiny. Váhový úbytek je působen alfa MSH. Přidání naltrexonu blokuje inhibiční efekt beta-endorfinů. S kombinací bylo provedeno mnoho studií ukazujících efekt na hmotnost i složky metabolického syndromu, u diabetiků pak i pokles glykemie a HbA1c. Dávkování je podle efektu od 1× 1 tbl až po 2× 2 tbl.
Dalším lékem používaným úspěšně více než 20 let je orlistat. Působí na principu blokády vstřebávání tuku inhibicí střevní lipázy. Je dostupný jak na recept v dávce 3× 120 mg denně, tak bez receptu jako tzv. OTC v poloviční dávce. To je bizarní, neboť pacient si může bez problémů koupit dvojnásobnou dávku a vázání léku na recept postrádá logiku. Může být podáván i po několik let bez přerušení a jedinou jeho nevýhodou je, že pacienti, kteří nedokáží držet dietu s omezením tuku, mají po léku velké průjmy a bolesti břicha. Lék má tak dva efekty: omezuje množství přijímané energie (nevstřebává se energeticky bohatý tuk) a podávání léku vychovává pacienta k příjmu diety s nižším obsahem tuku. Bylo prokázáno, že spontánně klesne příjem pacienta k dietě o nižším obsahu energie. Lék je velmi vhodný pro diabetiky, u kterých snižuje glykemie, zlepšuje inzulinovou senzitivitu, a dokonce redukuje dávky antidiabetik a inzulinu. Bylo prokázáno, že 50% dávka v přípravku má 85 % efektu plně dávkovaného.
Dalším principem užívaným v léčbě obezity je ovlivnění organizmu hormony trávicího traktu tzv. inkretinovým principem. S tzv. inkretinovými analogy jsou v diabetologii zkušenosti již téměř 15leté. Proto jde o léky bezpečné, a u mnoha z nich byl dokonce prokázán pozitivní kardiovaskulární efekt. Analog GLP-1 liraglutid byl schválen před 4 lety také jako antiobezitikum u nediabetiků. Používaná dávka je 2–3× vyšší dávky používané u diabetu a vystoupat lze až na dávku 3 mg 1× denně v s. c. injekci. Jehla je tenká a aplikace jednorázovým aplikátorem je snadná. Komplexně se zlepšuje i profil lipidů a krevní tlak. Dodáván je pod názvem Saxenda na rozdíl od antidiabetika stejného složení s názvem Victoza. Efekt na redukci hmotnosti i u nediabetiků byl u liraglutidu prokázán již před více než 10 lety v klasické dvojitě zaslepené studii, která byla prováděna i v ČR. Pokles hmotnosti po liraglutidu byl trojnásobný oproti větvi studie, kde byl podáván orlistat.
Snižovat hmotnost obézních diabetiků je dnes snadné
Možnosti snižování hmotnosti jsou podobné jako u nediabetiků (tabulka 2). Hmotnost klesá po 2 třídách antidiabetik – gliflozinech a inkretinových analogách.
Tabulka 2 Možnosti využití inkretinových analog a gliflozinů v léčně obezity a diabetu 2. typu (využití starších inkretinových analog v léčbě je dnes již menší)
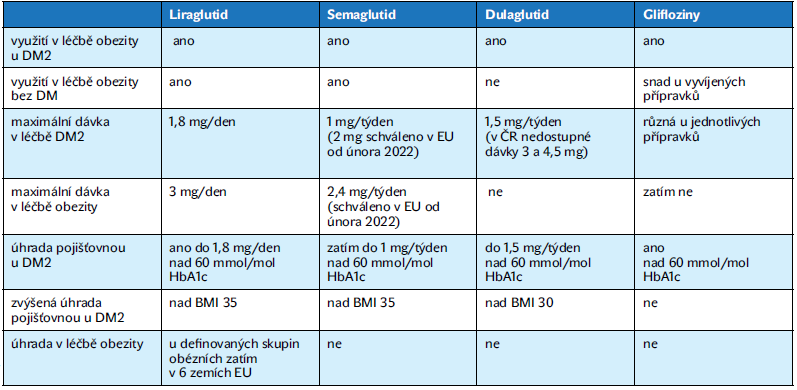
Liraglutrid můžeme podávat k v antidiabetické indikaci tedy Victoze v diabetologická indikaci na pojištovnu v částečně hrazené indikaci až 1,8 mg denně, pak přidávat liraglutid, jako Saxendu, v indikaci antiobezitika do dávky 3 mg/denně celkem. Glifloziny redukují hmotnost méně výrazně, ale výhodná je jejich kombinace s inzulinem, kdy pacienti po inzulinu netloustnou.
Možnosti farmakoterapie obezity se výrazně mění téměř každým týdnem
Inkretinový analog semaglutid (Ozempic) podávaný s. c. 1× týdně je v současné době antidiabetikum. Injekční semaglutid byl v létě 2021 povolen v USA jako lék pro léčbu obezity ve vysoké dávce 2,4 mg 1× týdně a ke schválení v EU došlo nyní v únoru. V loni publikované studii STEP 1 byl úbytek hmotnosti nediabetiků kolem 16 kg za rok a půl. V diabetologii se užívá v dávce mnohem menší, tedy 0,25, 0,5 či 1 mg 1× týdně, recentně bylo povoleno podání dávky 2,0 mg 1× týdně. K dispozici je u diabetiků v tabletové formě (Rybelzsus). Zde je efekt na hmotnost pravděpodobně menší. Aplikace semaglutidu 1× týdně je mnohem snazší než aplikace liraglutidu 1× denně. Diabetik 2. typu má tedy dostupnou léčbu 1× týdně 2 mg, ale musel by ji podávat ze 2 vpichů, než bude toto balení dodáváno do ČR. Pokud má glykovaný hemoglobin nad 60 mmol/mol, pak má i úhradu pojišťovnou do dávky 1 mg/týden. Pokud není efekt na hmotnost dostatečný, je vhodné přejít na dávku 3 mg liraglutidu 1× denně. Podobná situace je u dulaglutidu firmy Lilly, který je antidiabetikem a není užíván v léčbě obezity, ale hmotnost redukuje. Aplikován je obvykle v dávce 0,75 mg či 1,5 mg/týden, přestože je v ČR schváleno i balení 3 mg a 4,5 mg 1× týdně. Tato balení nebyla v EU zatím distribuována.
Výhodné jsou fixní kombinace inzulinového a inkretinového analoga, např. degludec/liraglutid (Xultophy). Výhodné je přidávání gliflozinu k léčbě inzulinem, který pak nezvyšuje hmotnost, často i hmotnost klesá.
Ve vývoji je řada molekul, které mají vlastnosti několika peptidů zároveň. Semaglutid je však tak účinné antiobezitikum, že studie se dnes již obvykle neprovádí s placebem jako dříve, ale v přímém srovnání se semaglutidem.
Léčba obezity u diabetiků 1. typu
I u obézních diabetiků 1. typu máme řadu možností, jak obezitu ovlivnit. Inzulinová analoga jsou v tomto smyslu lepší než klasické inzuliny. Jsou buď hmotnostně neutrální, nebo hmotnost mírně snižují. Diabetikům 1. typu je dostupná bariatrická chirurgie a brzy začnou být více využívány i kombinace inzulinu s gliflozinem.
Závěr
Léčba obezity u diabetiků dlouhodobou až trvalou farmakoterapií je dnes nejperspektivnějším postupem. Pacienti se k léčbě snáze přesvědčují než k bariatrické chirurgii. S ohledem na vysoký výskyt obezity jsou jiné postupy než farmakoterapie pro širokou praxi nereálné. Roční náklady na léčbu jsou dnes kolem 30 000 Kč, což je 2–3× méně než náklady na bariatrickou operaci. U diabetiků je vhodné využívat zejména antidiabetika redukující hmotnost, ale je pravděpodobné, že brzy dojde k definování rizikových skupin, u kterých by mohlo dojít i k úhradě antiobezitik či antidiabetik v dávkách běžných v léčbě obezity. Tento trend je v Evropě evidentní.
prof. MUDr. Štěpán Svačina, DrSc.
III. interní klinika 1. LF UK a VFN v Praze
