Prevence a léčba krvácení u pacientů s pokročilým jaterním onemocněním se stala v současnosti značně diskutovaným tématem. Pokyny pro klinickou praxi, které v roce 2022 vydala Evropská společnost pro studium jater (EASL), byly vytvořeny proto, aby poskytly praktický návod, jak k těmto pacientům přistupovat. Náplní tohoto článku je především vysvětlení principu tzv. rebalancované hemostázy, která je základem pochopení celé problematiky a následně z toho vycházejících terapeutických doporučení.
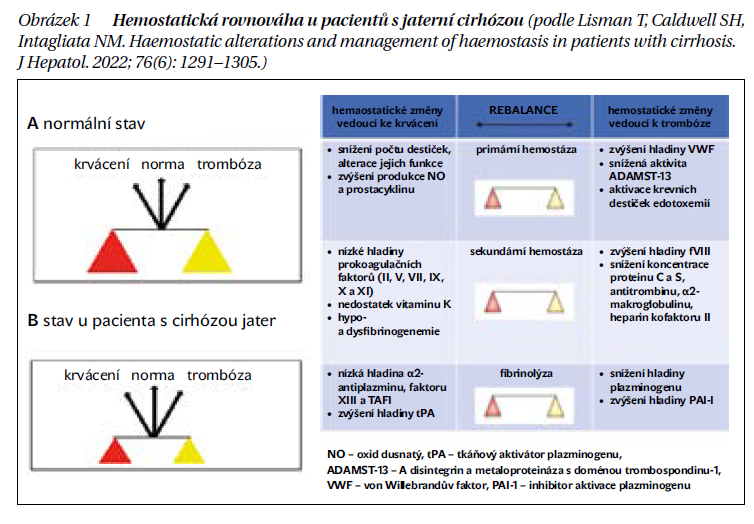
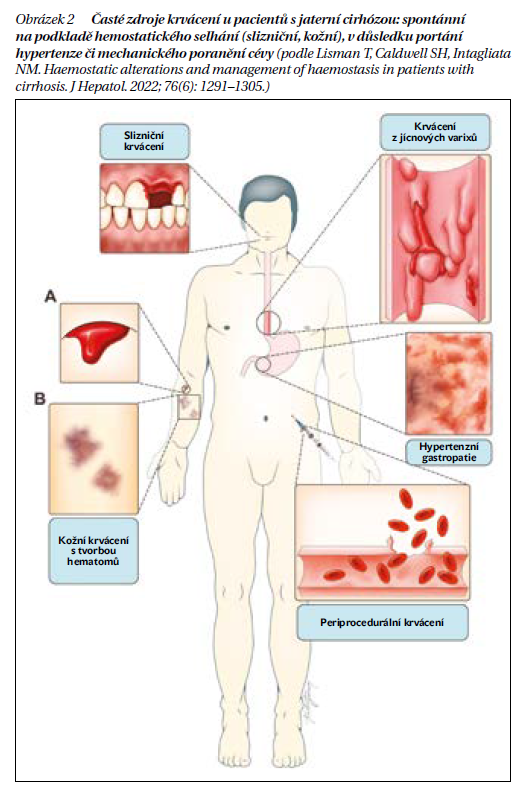
Běžným laboratorním vyšetřením u pacientů s jaterní cirhózou zjišťujeme abnormality v základních koagulačních testech (prodloužené INR) a změny v počtu krevních destiček (trombocytopenie). Mnoho let se odborná lékařská společnost domnívala, že tyto odchylky vedou ke zvýšenému riziku krvácení. V dnešní době se všeobecně používá pojem „rebalancovaná“ hemostáza, která je důsledkem současně probíhajících změn v pro- a antihemostatickém systému. Jde o komplexní změny, které zahrnují snížení počtu destiček, alteraci jejich funkce, nízké plazmatické hladiny koagulačních proteinů a inhibitorů koagulace, a dále i nízké hladiny proteinů fibrinolytických. Protože se obě dráhy mění současně, výsledný efekt je relativně neutrální (obrázek 1). Tato rovnováha je však u pacientů s cirhózou méně stabilní, křehká, a jejich hemostatický profil má specifické hypo- a hyperkoagulační schopnosti, které mohou predisponovat ke krvácení nebo trombóze. Krvácení u pacientů s cirhózou může souviset s portální hypertenzí, mechanickým poškozením cév nebo hemostatickým selháním (obrázek 2).
Prevence krvácení
Ke zhodnocení procedurálního rizika krvácení se v běžné klinické praxi používají standardní laboratorní testy (INR, aPTT, počet krevních destiček a fibrinogen), i když jejich spolehlivost v případě pacientů s jaterní cirhózou zůstává sporná. Lze je však použít k posouzení závažnosti onemocnění a poskytnout počáteční měřítko pro vedení léčby v případě postprocedurálního krvácení. Z aktuálních doporučení EASL vyplývá, že profylaktické podávání mražené plazmy (fresh frozen plasma – FPP) s cílem korekce INR by se nemělo rutinně provádět. Jedním z důvodů je objemové přetížení a zhoršení portální hypertenze, současně není prokázáno, že by se zlepšila prohemostatická kapacita. Ještě kontroverznější je v tomto smyslu korekce počtu destiček a koncentrace fibrinogenu nebo použití koncentrátů protrombinového komplexu (PCC).
Trombocytopenie je častá u pacientů s pokročilou cirhózou a její prevalence se zvyšuje se zvyšující se závažností jaterního onemocnění. Klíčová hodnota počtu trombocytů je 50 × 109/l. Pod tuto hodnotu uváženě substituujeme pouze ty pacienty, kteří podstupují vysoce rizikové zákroky bez možnosti využití lokální hemostázy. Jde o infuze koncentrátů krevních destiček nebo použití agonistů trombopoetinového receptoru (TPO-R, Avatrombopag). Podání fibrinogenu a PCC, stejně jako kyseliny trenaxemové se rutinně nedoporučuje. Které výkony považujeme za nízce, resp. vysoce rizikové stran krvácení shrnuje tabulka 1. Vždy je nutné volit individuální přístup, zvážit, zda se jedná o stabilního nemocného (i když s dekompenzovanou cirhózou) nebo o nemocného s přítomnými komplikacemi, jako renální dysfunkce či sepse. Důležitou roli hraje i zkušenost odborníků provádějících invazivní výkony.
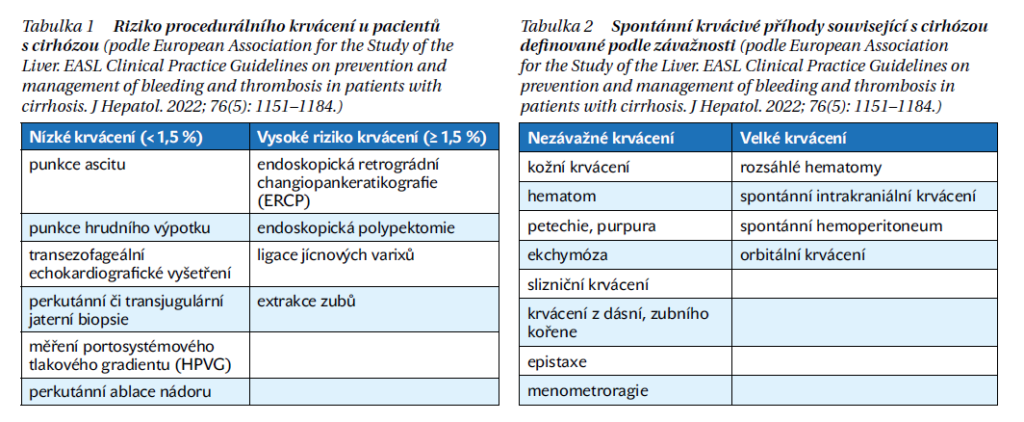
Spontánní krvácení představuje klinicky významný projev dekompenzované jaterní cirhózy. Tato nevyprovokovaná hemoragická příhoda s nevysvětlitelnou příčinou vzniká v důsledku hemostatických abnormalit. Příklady spontánních krvácivých příhod podle klinické závažnosti ukazuje tabulka 2. Bohužel neexistují nástroje, jak tomuto krvácení preventivně zabránit. Tradičně používaný vitamin K (Kanavit) v perorální formě nefunguje, INR nezlepšuje. Jeho intravenózní forma podání může upravit INR u cholestatických onemocnění jater. Obecně platí, že u pacientů s cirhózou a abnormálními laboratorními testy se nedoporučuje pokoušet se korigovat tyto testy podáváním krevních přípravků nebo koncentrátů faktorů s cílem zabránit spontánnímu krvácení. Jakkoliv závažné hemoragické komplikace nelze předvídat výlučně jen z abnormálních hodnot hemokoagulačních testů.
Profylaktická ligace jícnových varixů (JV) je součástí standardní péče u pacientů s jaterní cirhózou. Pacienti podstupující tento zákrok mohou být ohroženi několika komplikacemi včetně krvácení. Toto krvácení vychází jednak z tíže portální hypertenze, ale také se může jednat o odložené krvácení ze vředu po uvolnění ligatur (zpravidla 10–14 dnů po zákroku). Z recentních doporučení proto vyplývá, že u těchto pacientů se před plánovanou ligací JV nedoporučuje korigovat abnormální laboratorní testy podáním krevních přípravků či koncentrátů faktorů s cílem zabránit peri- a postprocedurálnímu krvácení.
Management krvácení
V přístupu u aktivního krvácení z jícnových varixů je zásadní endoskopická intervence a podání léků snižující portální hypertenzi, korekce hemostatických abnormalit není indikována. Standardní terapie zahrnuje rychlé podání vazoaktivních látek (terlipresin, somatostatin nebo oktreotid), antibiotika (např. ceftriaxon) a provedení endoskopie. Restriktivní strategie transfuze erytrocytů s cílovou hodnotou hemoglobinu 70–90 g/l se zdá být prospěšná, nezvyšuje se portální tlak a snižuje se riziko recidivy krvácení. V případě selhání kontroly nad krvácením by se mělo rozhodování o úpravě hemostázy zvažovat případ od případu.
Aktivní krvácení do gastrointestinálního traktu z příčiny nesouvisející s portální hypertenzí by mělo být řešeno především lokálními opatřeními a/nebo intervenčními radiologickými postupy. Vždy je nutné řešit i přispívající faktory, jako je renální dysfunkce, infekce, sepse či anémie.
Trombocytopenie u jaterní cirhózy
Trombocytopenie je nejčastější hematologická abnormalita, se kterou se setkáváme u pacientů s chronickým jaterním onemocněním. Je indikátorem pokročilosti onemocnění i horší prognózy. Kritickým faktorem ve vývoji trombocytopenie u cirhózy je limitované množství trombopoetinu (TPO). Destičky sekvestrované ve slezině vážou, internalizují a degradují TPO podobně jako cirkulující destičky u pacientů bez trombocytopenie. Na megakaryocyty se váže omezené množství TPO a trombopoeza vázne.
Podání infuze destiček nebo TPO-R agonistů s cílem snížit riziko závažného krvácení není konsenzuálně (s jasným doporučením periprocedurální péče o pacienty s cirhózou a trombocytopenií) obecně přijato, avšak infuze trombocytů nebo TPO-R agonistů se mají individuálně zvážit u pacientů s trombocyty < 50 × 109/l, pokud není možná lokální hemostáza.
Výhodou použití TPO-R agonistů je možnost zvýšit počet trombocytů plánovaně, např. před plánovaným chirurgickým výkonem, jejich podání rovněž zabrání možným nežádoucím účinkům souvisejícím s podáním trombokoncentrátu, jako jsou imunizace a infekce.
Obecná doporučení
Jakýkoliv typ krvácení může u pacienta s jaterní cirhózou skončit katastrofálně. Zásadní je multidisciplinární a individuální přístup. Zohledňujeme výchozí stav pacienta, pokročilost jeho jaterního onemocnění, přítomnost renální dysfunkce (AKI) či sepse. Zaměřujeme se na odstranění rizikových faktorů před zákroky (léčba infekce/sepse a AKI, korekce anémie, počtu destiček a metabolické acidózy). Zvažujeme také typ zákroku, rizika spojená s postupem, technické problémy, možnosti stavění krvácení a rizika okamžitého/odloženého krvácení. Navrhovaný přístup k prevenci rizika procedurálních krvácení shrnuje tabulka 3.

Závěr
Za posledních 20 let jsme se dozvěděli mnoho o důsledcích hemostatických změn u pacientů s jaterní cirhózou. I přesto, že nadále chybí vysoce kvalitní klinické studie, je v dnešní době obecně snaha o racionálnější přístup k prevenci a léčbě krvácení u pacientů s jaterní cirhózou.
MUDr. Kateřina Množil Střídová1
prof. MUDr. Ivan Rychlík, CSc.1
MUDr. Soňa Fraňková, Ph.D.2
doc. MUDr. Jan Šperl, CSc.2
1 Interní klinika FNKV a 3. LF UK, Praha
2 Klinika hepatogastroenterologie, IKEM, Praha
