Hereditární angioedém je vzácné dědičné onemocnění, které se projevuje rekurentními otoky v různých lokalitách. Nejčastější příčinou je deficit C1 inhibitoru, jehož nedostatečná funkce vede k nadprodukci bradykininu. Léčba hereditárního angioedému s deficitem C1 inhibitoru vyžaduje specifickou terapii, která se v posledních letech rozšířila o řadu nových preparátů.
Hereditární angioedém (HAE) je vzácné onemocnění řazené mezi vrozené poruchy imunity. Typicky se projevuje epizodami rekurentních angioedémů – otoků způsobených přechodně zvýšenou vaskulární permeabilitou. Mohou vznikat spontánně nebo po expozici některým stimulům (spouštěčům) a mezi nejčastěji postižené lokality patří končetiny, obličej a sliznice trávicího traktu (tzv. abdominální ataky). Výjimečné nejsou ani otoky v oblasti dutiny ústní a dýchacích cest. Tyto otoky pacienty bezprostředně ohrožují na životě.
Patogeneze
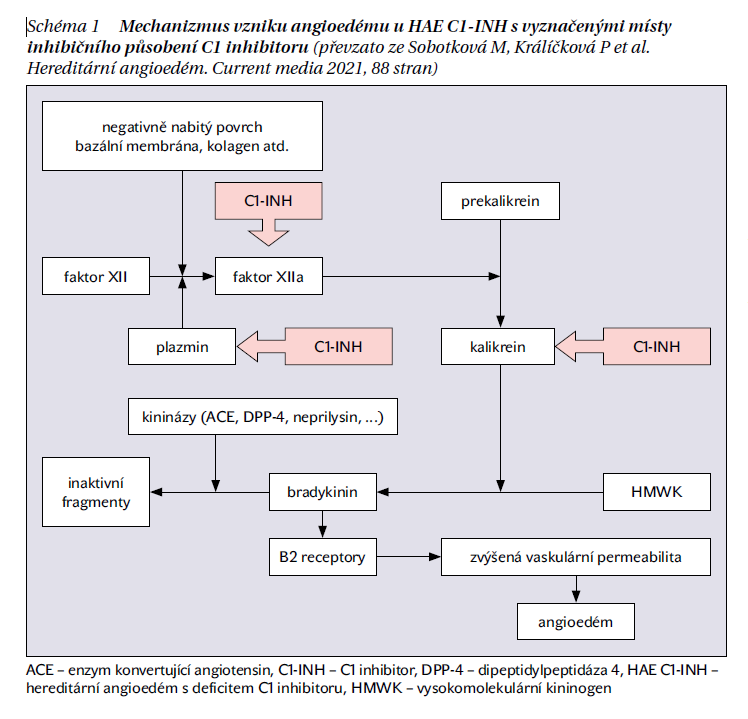
Nejčastější příčinou HAE je deficit C1 inhibitoru (C1-INH), proteinu řazeného mezi tzv. serpiny (inhibitory serinových proteáz). Jeho nedostatek vede k nadměrné aktivaci v systému komplementovém, fibrinolytickém, koagulačním, a především systému kalikrein-kininy. Důsledkem je nadprodukce bradykininu, který v současnosti považujeme za hlavní mediátor zapojený do rozvoje angioedémů u pacientů s hereditárním angioedémem s deficitem C1 inhibitoru (HAE C1-INH) (schéma 1). Příčinou deficitu C1-INH je mutace v genu SERPING1 lokalizovaném na 11. chromozomu. Tato mutace buď způsobuje nedostatečnou syntézu C1 inhibitoru (HAE-1), nebo ji tvoří protein s porušenou funkcí (HAE-2). V obou případech je dědičnost onemocnění autosomálně dominantní. Frekvence výskytu onemocnění v populaci se odhaduje na 1 : 50 000.
Diagnostika
Diagnóza HAE C1-INH se opírá o laboratorní vyšetření ze séra pacienta, ve kterém stanovujeme koncentraci a funkci C1 inhibitoru a koncentraci C4 složky komplementu. Stanovení C4 složky komplementu je považováno za screeningové vyšetření a jeho normální hodnota v průběhu epizody angioedému diagnózu HAE C1-INH vylučuje. Pro potvrzení diagnózy je nicméně nutné opakovaně detekovat snížení funkce C1 inhibitoru pod 50 %. U HAE-1 je navíc snížená i koncentrace C1 inhibitoru, zatímco u HAE-2 je jeho hladina v normě, nebo zvýšená. Diagnózu lze podpořit stanovením mutace v genu SERPING1.
Základní principy terapie
HAE C1-INH je nepředvídatelné onemocnění, které významně komplikuje životy pacientů a angioedém dýchacích cest může být i potenciálně letální. V jeho terapii však v uplynulých letech došlo k významnému pokroku. V současnosti máme k dispozici nejen účinnou léčbu akutních otoků, ale také moderní profylaktickou terapii, která dokáže zajistit plnou kontrolu příznaků s minimem vedlejších nežádoucích účinků.
Kromě farmakoterapie pacientům doporučujeme (pokud je to možné) omezit expozici spouštěčům atak. Mezi ně patří zejména mechanické trauma, psychická či fyzická zátěž, infekce, hormonální změny (zejména stavy spojené se zvýšenou hladinou estrogenů) a některé léky. Kontraindikována jsou především kontraceptiva obsahující estrogeny (gestagenní antikoncepce je možná) a farmaka zasahující do metabolizmu bradykininu – inhibitory enzymu konvertujícího angiotenzin, inhibitory dipeptidylpeptidázy 4 (gliptiny) a inhibitory neprilysinu (sakubitril).
Také je doporučena pravidelná stomatologická péče, aby se předešlo větším stomatologickým zákrokům, a při operačních zákrocích by měla být přednostně volena jiná forma anestezie než celková, aby nebyla nutná manipulace v dýchacích cestách při intubaci.
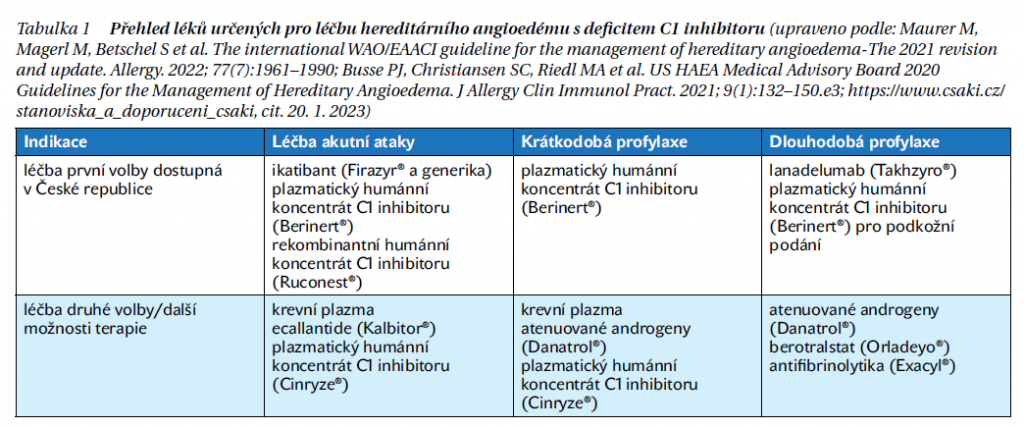
Vlastní farmakoterapie zahrnuje tři oblasti – léčbu již vzniklého angioedému (terapie akutní ataky), dlouhodobou profylaktickou léčbu a tzv. krátkodobou profylaxi před invazivními výkony. V České republice se péče o pacienty s HAE aktuálně řídí národním doporučením aktualizovaným v roce 2022. Přehled léčebných možností HAE C1-INH je uveden v tabulce 1.
Léčba akutních atak
Protože je mediátorem angioedému u pacientů s HAE bradykinin, otoky nereagují na konvenční léčbu antihistaminiky a kortikosteroidy a vyžadují terapii specifickou. Pro léčbu akutních atak angioedému u pacientů s HAE C1-INH máme v ČR aktuálně registrovaný ikatibant, plazmatický koncentrát C1 inhibitoru (Berinert®) a rekombinantní koncentrát C1inhibitoru (Ruconest®). U všech preparátů je podle souhrnu údajů o přípravku (SPC) možná autoaplikace proškoleným pacientem.
Ikatibant (Firazyr® a generika) je syntetický dekapeptid, který funguje jako kompetitivní antagonista B2 receptorů pro bradykinin. Lze ho používat u pacientů od 2 let věku, ale úhrada je aktuálně schválena jen pro dospělé pacienty. Při atace angioedému se aplikuje subkutánně do abdominální oblasti. Dávka pro dospělé a děti s tělesnou hmotností vyšší než 65 kg odpovídá 30 mg (jedna předplněná stříkačka), u menších dětí se dávka upravuje podle jejich váhy. Z nežádoucích účinků jsou nejčastější reakce v místě vpichu (zarudnutí, zduření, svědění). Jedinou kontraindikací je známá hypersenzitivita a opatrnost je třeba i při podezření na akutní ischemickou chorobu srdeční a v období několika týdnů po cévní mozkové příhodě, protože v těchto situacích se předpokládá protektivní vliv bradykyninu.
Plazmatický humánní koncentrát C1 inhibitoru (Berinert 500 IU®) se získává z plazmy dárců a jedná se o lyofilizovaný prášek, který se po rekonstituci aplikuje formou nitrožilní injekce nebo infuze. Dávka se řídí tělesnou hmotností pacienta a je určena na 20 IU/kg. Pro jeho podání není věkové omezení a je také lékem volby u gravidních a kojících pacientek. Lék je většinou dobře snášen a nežádoucí účinky jsou vzácné. Hypoteticky je nutné vzít v potaz riziko přenosu infekčního onemocnění. Při podání velmi vysokých dávek (překračujících dávky doporučené) hrozí riziko trombózy.
Rekombinantní humánní koncentrát C1 inhibitoru (Ruconest®) se vyrábí z mléka geneticky modifikovaných králíků a také se jedná o lyofilizovaný prášek, který se po naředění podává nitrožilně formou pomalé injekce. Lze ho použít u pacientů od 2 let věku a kontraindikací jeho podání je známá hypersenzitivita na přípravek nebo králíka. Doporučená dávka pro léčbu ataky je 50 jednotek/kg. U dospělých pacientů do 84 kg zpravidla podáváme 2 100 jednotek (jedna injekční lahvička), u pacientů s vyšší tělesnou hmotností lze podat naráz lahvičky dvě (tj. 4 200 jednotek). Přípravek je také zpravidla velmi dobře snášen, v úvahu je třeba vzít zejména riziko alergické reakce.
Podle mezinárodních doporučení by u pacientů s HAE měla být léčena každá ataka angioedému co nejdříve, bez ohledu na jejich lokalizaci. V našich podmínkách je nicméně tato léčba hrazena jen v případě otoků v oblasti obličeje, dýchacích cest a abdominálních atak. Preparáty pro léčbu akutních atak jsou dostupné pouze ve specializovaných centrech, kterými jsou Ústav imunologie ve FN Motol, Ústav klinické imunologie a alergologie ve FN U svaté Anny v Brně, Ústav klinické imunologie a alergologie ve FN Hradec Králové a Ústav imunologie a alergologie ve FN Plzeň. Centra pacientům léky vydávají, aby mohly být v případě potřeby ihned použity buď formou autoaplikace, nebo v jakémkoli dosažitelném zdravotnickém zařízení. Zpravidla bývá pacient vybaven léky minimálně na dvě ataky.
Pokud by bylo nutné u pacienta s HAE léčit závažný otok a specifická terapie nebyla k dispozici, lze použít krevní plazmu, která C1 inhibitor přirozeně obsahuje. V zahraničí je pro léčbu akutních atak k dispozici také inhibitor kalikreinu ecallantide (Kalbitor®) a humánní plazmatický koncentrát C1 inhibitoru (Cinzyre®).
Krátkodobá profylaxe
Krátkodobá profylaktická léčba slouží jako prevence vzniku angioedému u pacientů, kteří budou vystaveni známému spouštěči ataky. Zejména je zvažována před chirurgickými či stomatologickými zákroky a invazivními vyšetřeními, které se mají odehrávat v oblasti horních cest dýchacích. Tyto zákroky představují mechanické dráždění, jež může vyvolat rozvoj angioedému. Lékem volby je v takových případech humánní plazmatický koncentrát C1 inhibitoru (Berinert 500 IU®), který se podává v dávce 1 000 IU (u dětí 15–30 IU) nitrožilně co nejtěsněji před zákrokem (ne déle než 6 hodin). V zahraničí je pro krátkodobou profylaxi dostupný i Cinryze®. Pokud by nebyl koncentrát C1 inhibitoru k dispozici, lze v případě nouze i v této indikaci použít krevní plazmu, případně atenuované androgeny. Ochrana před vznikem angioedému není při použití profylaxe absolutní, a proto musí být k zákroku pacienti vybaveni i medikací pro léčbu akutní ataky.
Dlouhodobá profylaxe
Dlouhodobá profylaktická léčba je indikována u symptomatických pacientů s přihlédnutím k četnosti a závažnosti atak a se zvážením vlivu onemocnění na kvalitu života. Aktuálně v této indikaci představují léčbu první linie lanadelumab a humánní plazmatický koncentrát C1 inhibitoru. Lékem druhé linie je potom danazol. Od použití antifibrinolytik (kyselina tranexamová) se upouští.
Lanadelumab (Takhzyro®) je humánní monoklonální protilátka namířená proti kalikreinu. Aktuálně je registrován pro léčbu pacientů od 12 let věku, v brzké době se nicméně předpokládá rozšíření jeho indikace i na pacienty od 2 let věku. Podává se v dávce 300 mg formou podkožní injekce každých 14 dní. U pacientů, kteří jsou na této dávce stabilně bez atak, je možné prodloužení aplikačního intervalu až na 4 týdny. Jedinou kontraindikací je známá hypersenzitivita na preparát. Lékové interakce se nepředpokládají a z nežádoucích účinků se nejčastěji setkáváme s reakcemi v místě vpichu. Popisovány však jsou i myalgie, závratě a elevace AST a ALT. Z důvodu interference s laboratorním vyšetřením mohou mít také pacienti léčení lanadelumabem prodloužený aktivovaný parciální tromboplastinový čas (aPTT).
Humánní plazmatický koncentrát C1 inhibitoru pro subkutánní podání (Berinert 2 000/3 000 IU®) je také dostupný v ČR jako lék první linie pro dlouhodobou profylaktickou léčbu pacientů s HAE C1-INH. Obdobně jako v případě intravenózního Berinertu se jedná o lyofilizovaný prášek, který je před použitím nutné rekonstituovat, a také se získává z plazmy dárců. Lze ho použít u dospělých a dospívajících pacientů a podává se subkutánně do abdominální oblasti v dávce 60 IU/kg 2× týdně. Z nežádoucích účinků je třeba počítat s možnými reakcemi v místě vpichu, popisovány jsou i závratě a opět je nutno neopomenout ani možné riziko krví přenosného onemocnění. Přesto se jedná o lék volby pro dlouhodobou profylaxi u těhotných a kojících pacientek.
Oba zmiňované preparáty aktuálně nemají v ČR úhradu a je o ni nutné individuálně žádat revizní lékaře zdravotních pojišťoven. Jejich širší použití také limituje vysoká cena. V zahraničí je dále pro dlouhodobou profylaxi dostupný i intravenózní humánní plazmatický koncentrát C1 inhibitoru (Cinryze®) a berotralstat (Orladeyo®). Mechanizmus účinku berotralstatu spočívá v inhibici plazmatického kalikreinu a podává se perorálně. Jeho dostupnost v ČR se předpokládá v nejbližších měsících.
Atenuované androgeny (danazol) v současnosti již představují u pacientů s HAE C1-INH léčbu druhé linie, přestože v minulosti byly tradičně používány. Mechanizmus jejich účinku v této indikaci není přesně znám a nežádoucí účinky jsou časté. Patří mezi ně hirsutismus, poruchy menstruačního cyklu, přírůstek na váze, bolesti hlavy, deprese, jaterní léze a při dlouhodobém užívání i karcinom jater. Při užívání v graviditě hrozí virilizace plodu, a proto jsou u těhotných žen kontraindikovány.Další kontraindikací jsou jaterní onemocnění, tromboembolické nemoci, androgen-dependentní tumory. Také nemají být používány u dětí před pubertou.Danazol (Danatrol®) je v ČR dostupný v rámci specifického léčebného programu. Nemá stanovenu úhradu, proto je o ni nutné žádat revizního lékaře zdravotní pojišťovny. Podává se perorálně a denní dávka je individuální, maximálně však 200 mg/den. Na této terapii jsou nutné pravidelné laboratorní kontroly každých 6 měsíců a 1× ročně UZ jater.
Od použití kyseliny tranexamové (antifibrinolytik) se u pacientů s HAE C1-INH v současnosti upouští z důvodu nedostatečných důkazů o jejich efektivitě.
Závěr
V posledních více než 10 letech jsme zaznamenali významné změny v léčbě pacientů s hereditárním angioedémem. Nejprve se naše terapeutické možnosti rozšířily o účinné a dobře tolerované léky určené k terapii akutních atak, nyní zažíváme obdobné změny v rámci dlouhodobé profylaxe. Další novinky v léčbě HAE C1-INH lze nicméně v brzké době ještě očekávat. Vyvíjeny jsou nové léky pro terapii akutních atak i řada preparátů pro dlouhodobou profylaxi. Objevují se však již také klinické studie zaměřené na genovou terapii, která by mohla být dalším významným pokrokem v léčbě tohoto onemocnění.
MUDr. Marta Sobotková
Ústav imunologie 2. LF UK a FN Motol, Praha
