Týdenní eskalace dávky regorafenibu (Stivarga) od 80 mg na 160mg se stává novým standardem dávkování tohoto léku u pacientů s refrakterním metastatickým kolorektálním karcinomem (mCRC). Obvyklé dávkování je spojeno s četnými nežádoucí účinky a častým k přerušením léčby. Klinická studie ReDos prokázala, že zahájení nižší dávkou s postupnou eskalací zlepšuje výsledky. Eskalační schéma dávkování bylo nově zařazeno do respektovaných amerických doporučení NCCN a také do Modré knihy České onkologické společnosti ČLS JEP (ČOS).
Principy protinádorové farmakoterapie mCRC
Prognóza pacientů s metastatickým kolorektálním karcinomem se během posledních 10 let podstatně zlepšila, i tak ale pětileté přežití této skupiny pacientů dosahuje jen 14 %. Nejlepší prognózu mají pacienti, u kterých je možná chirurgická léčba metastáz nebo je možné metastázy zničit některou ablační metodou. Takových pacientů je menšina. Většinově jde o nemocné s neresekabilními metastázami, jejichž prognózu zlepšuje systémová protinádorová léčba. Jejím základem jsou režimy chemoterapie s 5- fluorouracilem, oxaliplatinou a irinotekanem. Chemoterapie je kombinována s cílenou (biologickou) léčbou, což vede k prodloužení celkového přežití pacientů. K cílené léčbě patří běžně používané antiangiogenní léky bevacizumab, aflibercept a inhibitory receptoru pro epidermální růstový faktor (EGFR) cetuximab a panitumumab. Pro malou podskupinu nemocných může být vhodná moderní imunoterapie. Chemoterapie a cílená léčba je běžně používána v první linii léčby a také ve změněné kombinaci po progresi onemocnění.
U významné části pacientů není progrese onemocnění, tedy zvětšení nebo vznik nových metastáz, spojena s alterací stavu, zhoršení nemoci pacient prakticky nevnímá, celkový stav pacienta zůstává velmi dobrý. Pro tuto skupinu nemocných máme k dispozici dva perorální léky, regorafenib a kombinovaný přípravek trifluridin/tipiracil. Jejích účinnost je obdobná, liší se ve svém profilu nežádoucích účinků.
Regorafenib v terapii mCRC
Nádorový růst je komplexní proces, jehož důležitou podmínkou je novotvorba cév. Blokáda angiogeneze je jednou z cest, jak nádorový růst zastavit. Na angiogenezi se podílí řada molekulárních angiogenních faktorů. U hodně předléčených pacientů může docházet v nádorových buňkách k aktivaci dalších patologických signálních drah a jejich zablokování na více úrovních může být spojeno s protinádorovým účinkem. Regorafenib je tyrozinkinázový inhibitor (TKI) řady (VEGFR1-3, PDGFRB, FGFR1, RAF, TIE2) a mutovaných onkogenních kináz (KIT, RET, BRAF) a blokuje tak signální dráhy, které mají zásadní význam pro angiogenezi, proliferaci, migraci a diferenciaci nádorových buněk, nádorové mikroprostředí a interakce mezi nádorem a hostitelskou tkání.
V randomizované studii III. fáze CORRECT a pak i ve studii CONCUR bylo prokázáno, že regorafenib signifikantně prodlužuje přežití oproti placebu. Na základě těchto studií byla doporučena dávka regorafenibu 160 mg jednou denně po dobu tří týdnů a čtvrtý týden je bez léčby, jeden cyklus má čtyři týdny. Nejčastějším nežádoucím účinkem třetího nebo vyššího stupně byl hand-foot syndrom, slabost, arteriální hypertenze, průjem, v menším procentu pak hypofosfatémie, vzestup lipáz a exantém, z dalších laboratorních parametrů to byla elevace ALT, AST, bilirubinu, anémie, neutropenie a trombocytopenie. Stejný profil nežádoucích účinků byl zaznamenán také v klinické studii fáze 3b CONSIGN, která mapovala nežádoucí účinky regorafenibu při použití v běžné praxi.
Celá skupina tyrozinkinázových inhibitorů (TKI) má obdobné spektrum nežádoucích účinků. Často vidíme slabost, gastrointestinální toxicitu, hand-foot syndrom a arteriální hypertenzi. Oproti jiným TKI ale vidíme u regorafenibu vznik toxicity velmi časně. Hand-foot syndrom může vzniknout během dvou týdnů, u jiných TKI to vidíme obvykle později.
Toxicita regorafenibu se objevuje během prvních dvou až tří týdnů a ve stejné době dosahuje také maximální intenzity. Nejčastější nežádoucí účinky přitom pacient vnímá a interferují s kvalitou života. To je často důvodem k redukci dávky nebo ukončení terapie. Faktem je, že více než polovina pacientů není schopna dodržet plnou dávku léčby. V běžné praxi tak hodně onkologů zahajovalo léčbu redukovanou dávkou regorafenibu, často dávkou 80 mg denně s eskalací v různých schématech. Nebyl přitom doposud žádný důkaz, že při takovéto manipulaci s dávkováním zůstává zachován účinek léčby. Vznikla tak potřeba najít optimální dávkování regorafenibu s cílem udržet protinádorový efekt a zlepšit bezpečnostní profil.
Klinická studie ReDOS
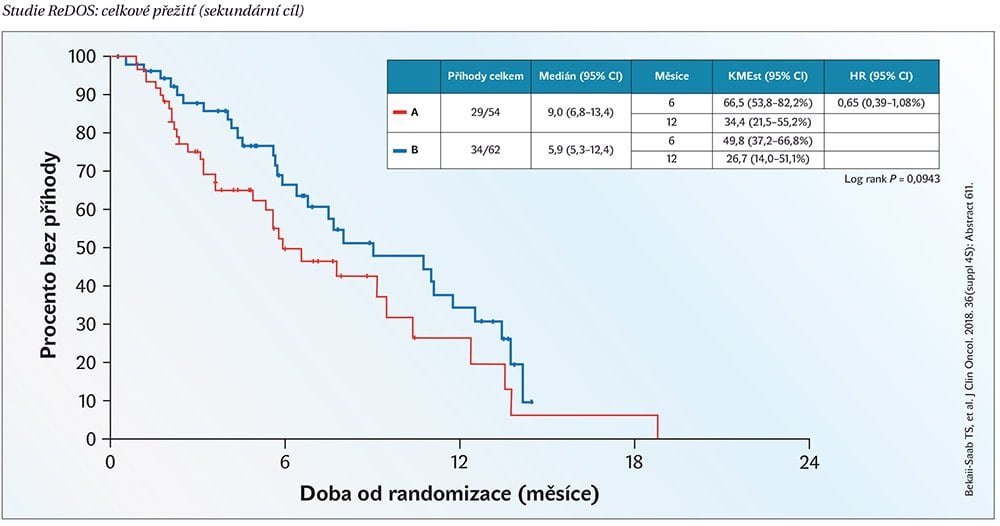
Testování postupné eskalace dávky regorafenibu během prvního cyklu bylo předmětem klinické studie II. fáze ReDOS. Vstupní kritéria do studie se v podstatě kryla s indikačními kritérii pro léčbu regorafenibem, šlo o pacienty s mCRC s vyčerpanými možnostmi chemoterapie a cílené léčby, včetně inhibitorů EGFR v případě nádorů wt-RAS. Do studie bylo randomizováno celkem 120 pacientů. V experimentálním rameni byl regorafenib podáván v prvním cyklu léčby eskalovaně. První týden 80 mg, druhý týden 120 mg a třetí týden 160 mg, následovala týdenní pauza. Od druhého cyklu byla podávána nejvyšší tolerovaná dávka regorafenibu z prvního cyklu. Ve srovnávacím rameni byl regorafenib podáván v obvyklé dávce 160 mg denně celé tři týdny s následující týdenní pauzou. Primárním cílem studie byl podíl pacientů, který zahájí třetí cyklus léčby v eskalačním rameni ve srovnání se standardním dávkováním. Sekundární cíle byly již obvyklé: celkové přežití (OS), přežití bez progrese (PFS), doba do progrese (TTP), kumulativní dávka, kvalita života a bezpečnostní profil režimu.
Z 54 pacientů zařazených do ramene s eskalací dávky zahájilo 3. cyklus léčby skoro dvojnásobný počet pacientů proti srovnávacímu ramenu 43 vs. 24 %, (p=0,0281). Tím byl primární cíl studie splněn. Eskalované dávkování bylo spojeno také s lepším celkovým přežitím 9,0 vs. 5,9 měsíce při standardním dávkování (p = 0,0943). V rozdílu celkového přežití nebylo dosaženo statistické signifikance, ale tříměsíční rozdíl je zjevně klinicky významný. Mírné zlepšení bylo zaznamenáno také v přežití bez progrese (2,5 vs. 2,0 měsíce), ale bez statistické signifikance (p = 0,553). Eskalační režim dávkování měl menší toxicitu stupně 3-4: hand-foot syndrom 15 vs. 16 %, arteriální hypertenze 7 vs. 15 % a slabost 13 vs. 18 %. Při eskalovaném dávkování nedocházelo ke snížení parametrů kvality života, naopak při standardním dávkování byla kvalita života po dvou týdnech léčby snížena. Hlavním důvodem, proč pacienti nepokračovali třetím cyklem léčby, byla v obou ramenech studie progrese onemocnění. U pacientů, kteří dosáhli třetího cyklu léčby, se celkové přežití v obou ramenech blížilo jednomu roku, přičemž více pacientů dosáhlo třetího cyklu v ramenu s eskalovaným dávkováním.

Význam terapie léčby hand-foot syndromu
Terciárním cílem studie bylo testování prevence, resp. léčby hand-foot syndromu lokální aplikací kortikoidu clobetasolu. Sledován byl vztah hand-foot syndromu ke vzniku slabosti a hypertenze. Polovině pacientů v každém rameni byl podán clobetasol preemptivně, tedy začali si ho aplikovat od prvního dne užívání regorafenibu. Druhá polovina začala aplikovat clobetasol reaktivně, tedy až při vzniku hand-foot syndromu. Preemptivní podání clobetasolu vedlo k nižšímu výskytu hand-foot syndromu grade 2/3 v rameni s eskalovaným dávkováním během prvního a druhého cyklu léčby.
Četnost slabosti a hypertenze byla v ramenu s eskalovaným dávkováním nižší u pacientů, kterým byl clobetasol podán preemptivně, a bylo to spojeno také s nižší četností slabosti a hypertenze. Tento výsledek ale nekoreloval s parametry kvality života, proto je přínos preemptivního podání lokálních kortikoidů pro praxi malý.
Závěry pro praxi
Výsledky studie ReDOS byly zveřejněny v roce 2018 na kongresu WCGI v Barceloně. Eskalační dávkování regorafenibu se rychle objevilo jako možnost v aktuálních doporučeních NCCN a také v novém vydání Modré knihy ČOS pro rok 2019.
Prognóza hodně předléčených pacientů s mCRC se počítá v jednotkách měsíců. Další protinádorová léčba má smysl, jen pokud může reálně prodloužit přežití a pokud není zároveň výrazně alterována kvalita života. Kvalita života a jeho délka mají v této klinické situaci obdobnou hodnotu. Studie ReDOS potvrzuje, že podobně jako jiné cílené léky regorafenib funguje, jen pokud ho pacient užívá. Opatrné zahájení léčby regorafenibem s postupnou eskalací dávky zvyšuje pravděpodobnost, že ho pacient bude užívat více cyklů, vyhne se riziku velké toxicity v úvodu léčby a bude mít z terapie maximální prospěch.
MUDr. Jiří Tomášek, Ph.D.
Masarykův onkologický ústav, Masarykova univerzita, Brno
