Vrozené ichtyózy jsou velmi heterogenní skupinou z oblasti genodermatóz, jež se projevují šupící se kůží. U všech forem ichtyóz je v různém rozsahu porušena kožní bariéra. Klinické projevy jednotlivých typů ichtyóz se v průběhu věku pacienta mění. Pacienti by měli být dispenzarizováni ve specializovaných centrech. Velkým přínosem pro pacienty je v poslední době se rozvíjející pacientská organizace.
Ichtyózy jsou velmi heterogenní skupinou vice než 20 onemocnění projevujícími se velmi suchou, hrubou a šupící se kůží. Patří do skupiny vzácných onemocnění – keratodermií. Rozsah a závažnost onemocnění jsou velmi různorodé, od příznaků jemné, olupující se kůže až po rozsáhlé generalizované postižení, někdy zasahující i jiné orgány – ichtyózy syndromové. Tento článek pojednává o skupině nesyndromových ichtyóz.
Dědičnost je převážně autosomálně dominantní, či recesivně X-vázaná, avšak u vzácnějších typů převažuje autosomálně recesivní (AR) typ dědičnosti.
U všech vrozených forem ichtyóz je v různém rozsahu porušena kožní bariéra, tím dochází k vyšší transepidermální ztrátě vody (TEWL – transepidermal water loss) a snížení schopnosti udržet dostatečné množství vody v epidermis. Výsledkem je tak velmi suchá kůže tvořící až obraz rybích šupin, odtud název odvozený z řeckého slova ichthyos – ryba.
Zařazení vrozené ichtyózy vychází z klinického obrazu, histologického nálezu, histochemických výsledků a molekulární diagnostiky. Klinické projevy jednotlivých typů ichtyóz jsou pestré, mění se s věkem pacienta i s ročním obdobím. Některé vrozené ichtyózy se projeví u novorozence, u jiných typů se příznaky objeví o několik měsíců později. Molekulární analýza DNA umožňuje zjistit typ ichtyózy již do několika týdnů po odběru krve, dokážeme tak předpovídat vývoj onemocnění již krátce po narození. Děti se po stránce intelektu vyvíjejí zcela normálně.
Ichthyosis vulgaris (IV)
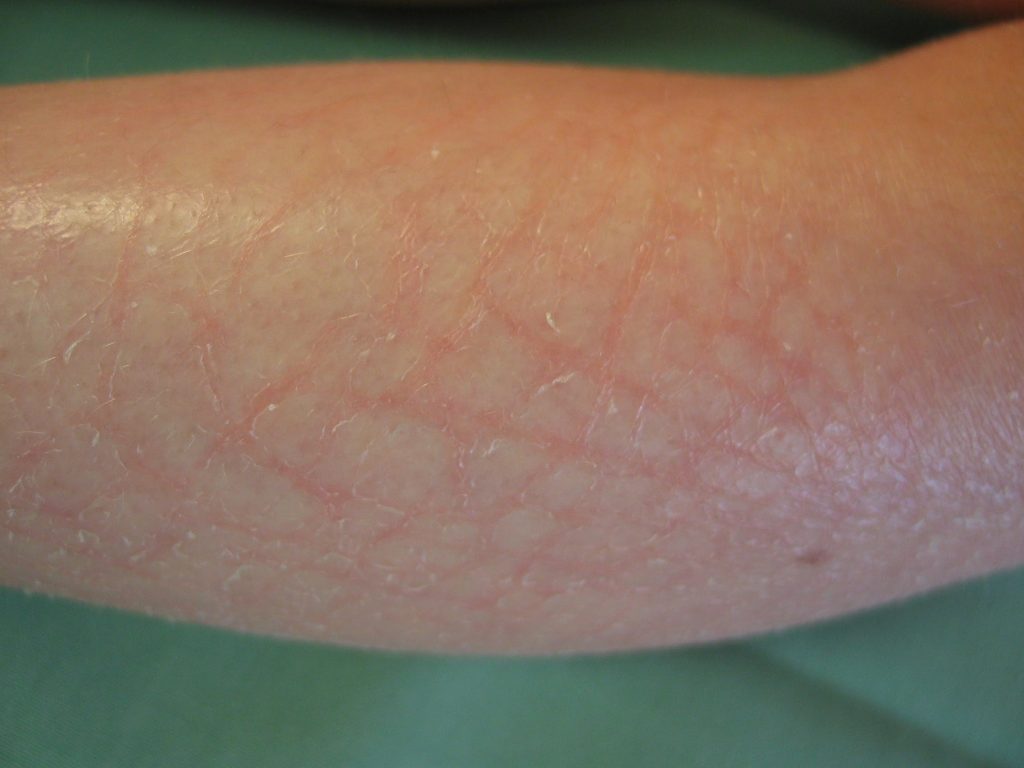
S prevalencí 1 : 250 se jedná o nejčastější typ ichtyózy IV. Je to onemocnění autosomálně dominantní. IV se může již u novorozenců projevit zvýšenou suchostí kůže a jemným, bělavým olupováním, avšak klinické příznaky se převážně objeví kolem šestého měsíce věku. Predilekčními místy jsou extenzorové strany končetin – především bérců, a dále břicho (viz obrázek 1).

X-chromosomálně recesivně vázaná ichtyóza (XLI – X-linked ichthyosis)
S incidencí 1 : 2 000 až 1 : 6 000 chlapců se jedná o druhý nejčastější typ ichtyózy. Vyskytuje se jen u chlapců, ženy jsou přenašečky. XLI se někdy manifestuje již při porodu, avšak častěji se projeví v prvních dvou, třech měsících života dítěte, přičemž dominuje generalizované olupování drobnými bělavými šupinkami, které typicky vynechávají kubitální a popliteální jamky. Kožní projevy se typicky v létě zlepšují. S věkem se také zmenšuje závažnost projevů.
Autosomálně recesivní kongenitální ichtyózy
Jedná se o celé spektrum ichtyóz, které jsou autosomálně recesivně dědičné. Jejich akronymem je proto zkratka ARCI (autosomal recesive congenital ichthyoses). Incidence se odhaduje mezi 1 : 100.000 až 1 : 300.000. Při narození je povrch těla novorozence pokryt koloidní membránou, kterou je možno přirovnat k tlustému celofánu (tzv. „collodion baby“).
První velkou skupinu ARCI tvoří lamelární ichtyóza. Po sloupnutí membrány je kůže méně zarudlá a vykazuje větší, hrubější šupiny. K dalším projevům patří kožní ragády, ectropia, eclabia a deformity nehtů.
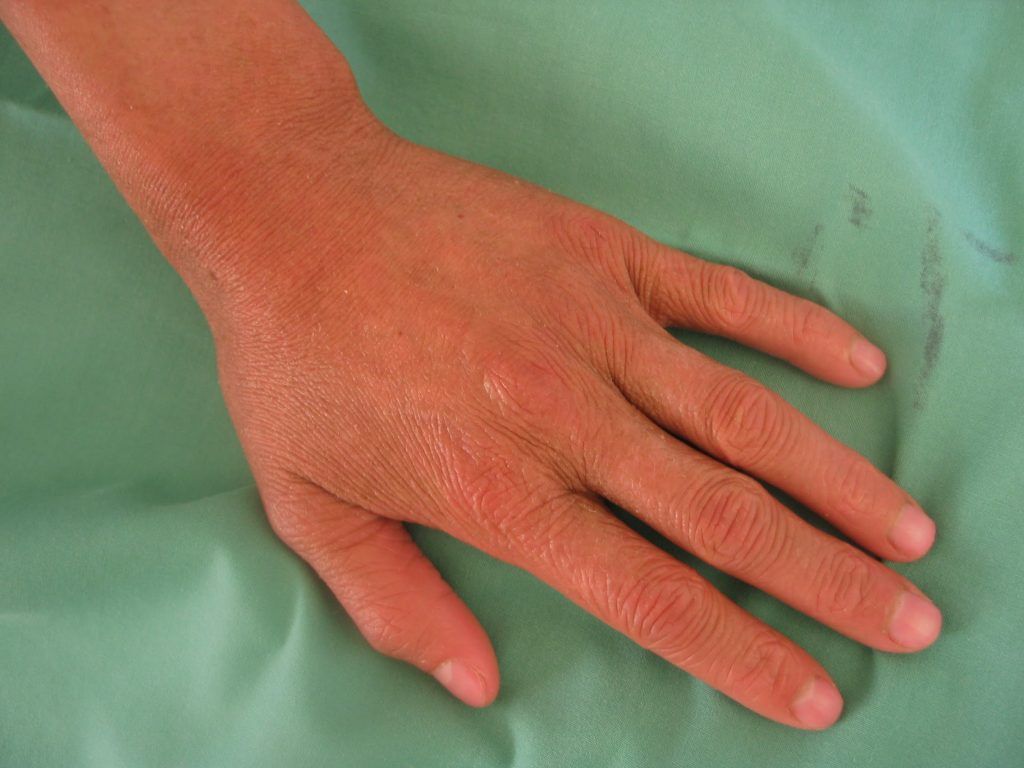
Druhou velkou podskupinou je kongenitální ichthyosiformní erytrodermie. Hlavním symptomem je erytrodermie, s generalizovaným šupením, které je zpočátku bělavé a spíše jemné. V průběhu jsou pak šupiny hrubší a tmavší. Vyjádření ektropií je variabilní (viz obrázek 2).
Keratinopatické ichtyózy
Tato heterogenní skupina byla dříve nazývána bulózními ichtyózami. Při narození a v průběhu dětství dochází k tvorbě puchýřů v různých vrstvách epidermis. Projevy při narození často připomínají projevy epidermolysis bullosa congenita. V průběhu života dochází vlivem ztluštění epidermis ke snížené tvorbě puchýřů a ke zlepšení klinického nálezu (viz obrázek 3).
Terapeutické možnosti
Přestože se možnosti diagnostiky ichtyóz za posledních 10 let velmi zlepšily, terapie u vrozených ichtyóz je symptomatická, stále převažuje pouze lokální terapie. U těžších forem ichtyóz je nutná multioborová péče. Velmi důležitá je správná péče o kůži, která se volí podle stupně závažnosti klinických projevů. Nutné jsou pravidelné kontroly laboratorních ukazatelů, stěry z kůže, správná výživa, rehydratace, zejména v novorozeneckém věku a poté podle stavu cca do tří let věku. Terapie mastmi se řídí podle klinického obrazu. Čím zarudlejší je kůže, tím jemnější a hydratující masti musíme použít. V prvních týdnech života je novorozenec v inkubátoru, proto se na kůži používají hydrofilní základy. Stejná pravidla platí i při horkém letním počasí. Obecně mají děti s ichtyózou velmi vysokou tendenci k přehřívání. Aplikace hydrofilních základů je optimální cca 6x – 8x/den, u mastnějších základů se doporučuje pouze asi 3x – 4x/den, z toho vyplývá velmi vysoká spotřeba extern. Velmi výjimečně se volí systémová terapie retinoidy. Kauzální genová terapie je stále ve stadiu výzkumu. V posledních letech se zdá být cestou volby terapie biologiky, obvykle používanými v dětském věku pro terapii psoriázy nebo atopické dermatitidy.
Závěr
Ačkoliv jsou ichtyózy velmi heterogenní skupinou onemocnění s pestrým klinickým obrazem, metody molekulární biologie výrazně zpřesnily jejich diagnostiku, umožnily komplexní genetické poradenství v rodinách, kde se již ichtyóza vyskytla, a také genetickou prevenci. Vážně porušená epidermální bariéra představuje velké nároky na novorozeneckou péči, avšak díky pokrokům v neonatologii se přežití novorozenců výrazně zlepšilo. Naproti tomu stále zůstávají velmi omezené možnosti lokální i systémové terapie.
Kauzální terapie ichtyóz dosud neexistuje, je stále ve stadiu výzkumu. Podle posledních výzkumů se zjišťuje podobnost mezi genetickými mutacemi u ichtyóz a u psoriázy. Proto by v budoucnu mohla být systémová terapie biologiky, tak velmi úspěšná u psoriázy, využita i v systémové terapii ichtyóz.
U závažných typů ichtyóz je nutná multioborová spolupráce, nejlépe ve specializovaných centrech s návazností na neonatologická pracoviště. Tato specializovaná centra se v Evropě sdružují v mezinárodní tým expertů European Reference Network – Skin. Posledních deset let se úspěšně rozvíjí i pacientská organizace. Jejím cílem je podpora pacientů i jejich rodin po stránce sociální, právní a poradenské. V České republice je to Spolek Ichtyóza. Společně se specialisty se podílí na zlepšení kvality života těchto pacientů.
MUDr. Blanka Pinková
Dětské kožní oddělení Pediatrické kliniky, FN Brno