Osteoartróza je komplexní onemocnění celého kloubu charakterizované zničením kloubní chrupavky, v jehož důsledku dochází ke vzniku kloubního tření s následnou ztuhlostí, rozvojem bolestivosti a zhoršení pohybu v kloubu. V terapii se uplatňují chondroprotektiva (SYSADOA) – s potenciálně strukturu modifikujícím účinkem, která příznivě zasahují do rovnováhy mezi syntézou a degradací proteoglykanů a s tím spojené obnovy chrupavky či alespoň se zmírněním progrese jejího dalšího poškozování.
Osteoartróza (OA) je heterogenní skupina chorob se společným klinickým obrazem a rtg. nálezem. Jedná se o komplexní onemocnění celého kloubu charakterizované zničením kloubní chrupavky, v jehož důsledku dochází ke vzniku kloubního tření s následnou ztuhlostí, rozvojem bolestivosti a zhoršení pohybu v kloubu.
Prevalence, etiopatogeneze osteoartrózy
Celosvětově OA trpí asi 250 mil. lidí, což představuje 3,6 % populace planety. Onemocnění je multifaktoriální, predispozicí jsou některé systémové faktory (genetické, hormonální a endokrinní) a lokální vlivy. Primární příčinou je degenerace hyalinní kloubní chrupavky, ale postiženy jsou i další tkáně. Léčba OA by měla být komplexní a zahrnovat léčbu režimovou, rehabilitaci, farmakoterapii a ev. cílenou chirurgickou léčbu.
OA je nejčastější příčinou bolestí pohybového aparátu, jeho funkčního omezení a také příčinou pracovní neschopnosti. Prevalence OA významně stoupá s věkem. Před 40. rokem věku je OA vzácná, po 50. roce věku postihuje téměř 30 % mužů i žen, po 70. roce ji nacházíme již u více než 70 % pacientů.
OA klasifikujeme na typ primární a sekundární. Primární OA je zapříčiněna nadměrným a předčasným opotřebením kloubní chrupavky s ne zcela objasněnou příčinou – etiopatogeneze primární OA je multifaktoriální. Na jejím rozvoji se podílí jak faktory genetické (např. porucha rovnováhy mezi tvorbou a odbouráváním chrupavčité matrix), tak i faktory vnějšího prostředí (zejména přetěžování, úrazy apod.). Mezi rizikové faktory OA patří i věk, pohlaví, obezita, kouření, přítomnost hypermobility kloubů, artropatie či artritidy a nižší kostní denzita. Sekundární OA se od primární liší tím, že vzniká na podkladě tzv. preartrotického stavu, jako je např. vrozená dysplazie kloubu, m. Perthes apod.
Klinický obraz a diagnostika
V klinickém obraze rozlišujeme dvě základní fáze – fázi kompenzace a dekompenzace (iritace). Dominujícím příznakem je bolest – zprvu tupá, intermitentní a zejména startovací, posléze horšící se v zátěži a s postupnou progresí změn v kloubu se rozvíjí již i bolest klidová. Typická pro osteoartrózu je ztuhlost kloubu po delší inaktivitě, tedy např. 10–15 minut trvající ranní ztuhlost. V objektivním nálezu nacházíme zhrubění kloubních tvarů až artrotické deformity kloubů, poruchu osy končetiny, omezení aktivní i pasivní hybnosti, u pokročilých stadií až kontraktury či sekundární atrofii svalstva kolem postiženého kloubu. Postižený kloub může být palpačně bolestivý, pohyb v něm je provázen drásoty a krepitacemi, při dekompenzaci OA může být přítomna zvýšená náplň kloubu, hyperemie a nestabilita.
Diagnostika OA je založena na klinickém obraze, anamnéze a radiologickém zobrazení. Pokud je provedena punkce kloubního výpotku, je typickým nálezem čirý jantarově žlutý punktát se zvýšenou viskozitou synoviální tekutiny. Radiologicky rozlišujeme 4 stupně OA, nicméně musíme brát v potaz, že jde o klasifikaci na základě radiologického nálezu a tíže klinických obtíží nemusí vždy korelovat se stupněm radiologických změn.
Terapeutický přístup k pacientovi s osteoartrózou
Při terapii pacienta s OA se snažíme o ovlivnění hlavního příznaku – bolesti – a o zachování či zlepšení mobility v postiženém kloubu. V neposlední řadě je pak naší snahou i modifikovat průběh choroby. Spolupráce pacienta při léčbě je zásadní, a tedy jeho edukace je nedílnou součástí komplexní terapie. Již od časných fází rozvoje OA pacienta motivujeme k úpravě životosprávy, redukci hmotnosti, zanechání kouření, pravidelné pohybové aktivitě s cílem posílení svalstva kolem postižených kloubů (vhodné jsou např. jízda na kole, plavání, izometrická cvičení). Pomoci od bolesti mohou rovněž některé fyzioterapeutické techniky.
K léčbě OA se používají rychle působící látky (analgetika), pomalu působící látky (chondroitin sulfát, glukosamin sulfát, diacerein a výtažek z avokáda a sóji – Piascledine) a intraartikulární léčiva (glukokortikoidy a kyselina hyaluronová).
Z analgetik využíváme k tlumení bolestí zejména preparáty s paracetamolem nebo metamizolem, v případně nutnosti terapii eskalujeme o opiáty – zejména tramadol. Tuto systémovou terapii můžeme doplnit i o nesteroidní antiflogistika v podobě lokálních krémů a mastí. Systémové užití nesteroidních antiflogistik se vzhledem k řadě jejich nežádoucích účinků snažíme co nejvíce minimalizovat a volíme je jako úlevové léky při dekompenzaci OA, přičemž využíváme zejména preferenční COX-2 inhibitory (nimesulid, meloxikam), a to po co nejkratší dobu v co nejnižších dávkách. U pacientů s OA, zejména s gonartrózou, u nichž je přítomna zánětlivá složka a kloubní výpotek, můžeme využít i lokální intraartikulární aplikaci kortikoidu (triamcinolonu či methylprednisolonu), která přináší asi měsíc trvající úlevu. Nedílnou součástí terapie osteoartrózy jsou pak i chondroprotektiva.
Pomalu působící léčiva – chondroprotektiva – SYSADOA
Pomalu působící léčiva u OA bývají také nazývána SYSADOA (symptomatic slow acting drugs). Je to skupina chondroprotektiv s potenciálně strukturu modifikujícím účinkem.
Tyto látky upravují látkovou výměnu kloubních chrupavek a zastavují či zpomalují jejich degradaci a úbytek, tedy i další rozvoj a zhoršování onemocnění. Pro tento ochranný vliv na chrupavku se někdy používá označení chondroprotektiva. Zároveň snižují hlavní příznaky OA, tj. bolest a zánět kloubů. Na rozdíl od běžných léků používaných proti bolesti (např. paracetamol, tramadol) a zánětu (např. ibuprofen, diklofenak) se efekt SYSADOA neprojevuje okamžitě, ale s odstupem. Je proto potřeba dlouhodobé, každodenní užívání. Účinek však obvykle přetrvává i několik měsíců po skončení kúry. SYSADOA mohou doplňovat léčbu protizánětlivými léky, snížit jejich spotřebu, a tím omezit nežádoucí účinky plynoucí z dlouhodobého užívání.
Prokázaný efekt léčby je především symptomatický (úleva od bolesti a zlepšení funkce). Nástup účinku je pomalý a nastává v intervalu 2–4 týdnů. Přetrvává však několik týdnů po vysazení léku. Jedná se o heterogenní skupinu léků (tabulka 1). Některé jsou podávány perorálně, ale preparáty kyseliny hyaluronové jsou určeny k intraartikulární aplikaci.
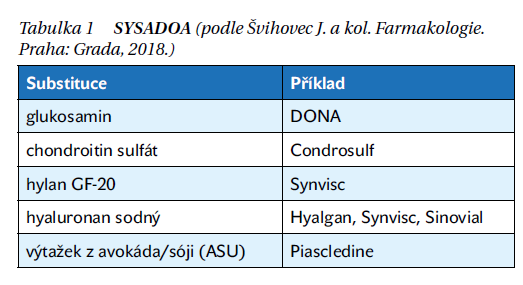
Chondroitin sulfát
Chondroitin sulfát (CS) působí především na úrovni chrupavky. Dále je jeho efekt průkazný na projevy zánětu v synoviální membráně a ovlivňuje i subchondrální kost. Snižuje apoptózu chondrocytů, zvyšuje syntézu proteoglykanů a snižuje účinky metaloproteináz, inhibuje sekreci některých prozánětlivých cytokinů, jako jsou IL-1 a IL-6.
Podává se v tabletách v dávce 800 mg denně. Nejčastějších způsobem je tříměsíční podání následované tříměsíční pauzou a další kůrou léčby. Ve studiích, které se soustředily na zpomalení destrukce chrupavky, byl však CS podáván kontinuálně v dávce 800 mg denně.
Preparát je velmi dobře snášen, v ojedinělých případech mohou vzniknout trávicí obtíže (tlak v žaludku, nucení na zvracení, které obvykle nevedou k nutnosti přerušit léčbu).
Preparát je indikován k léčbě degenerativních kloubních onemocnění, zejména gonartrózy, koxartrózy a artrózy kloubů prstů ruky.
Přípravek je určen pro dospělé pacienty ve II. a III. stadiu onemocnění podle Kellgrena, méně vhodný je pro pacienty s velmi pokročilým stavem onemocnění.
Glukosamin sulfát
Glukozamin sulfát působí na úrovni chrupavky, kde ovlivňuje činnost chondrocytů. Stimuluje některé anabolické pochody (například syntézu proteoglykanů a kolagenu) a inhibuje některé katabolické funkce. Je podáván v perorální formě jako suchý prášek nebo tablety. Doporučovaná denní dávka je 1 500 mg. Po peroráním podání se rychle a dobře vstřebává. Maximální plazmatické koncentrace je dosaženo za 8–10 hodin, přičemž jeho koncentrace v synoviální tekutině je jen o 25 % nižší. Podává se v sérii po 3 měsících s tříměsíční pauzou. Ve studiích, ve kterých byl prokázán jeho zpomalující vliv na degradaci chrupavky, byl glukosamin podáván kontinuálně.
Glukozamin sulfát je obvykle velmi dobře snášen. Nežádoucí účinky jsou většinou mírné, nejčastější je žaludeční dyskomfort, zácpa nebo nauzea. Ojediněle byla popsána kožní vyrážka.
Jeho hlavní indikací je bolestivá OA kolenních kloubů. Nástup účinku je opožděný, ale přetrvává i po vysazení léku.
Kyselina hyaluronová
U OA je snížená jak koncentrace, tak molekulární velikost kyseliny hyaluronové (KH), čímž dochází k snížení viskoelasticity v kloubu. Aplikace externí KH upravuje reologické poměry v kloubu – tento projev se nazývá viskosuplementace. Dále bylo zjištěno, že se KH váže na receptory CD44 v řadě buněk a stimuluje chondrocyty a synoviální buňky k sekreci endogenní KH. Také byly zjištěny protizánětlivé a přímé analgetické účinky. Externě podávaná KH má tedy nejen lokání bariérové funkce, ale i vlastní farmakologickou účinnost. To bylo prokázáno především u KH o menší molekulové hmotnosti, KH o větší molekulové hmotnosti mají především bariérovou funkci. Podle velikosti molekuly se dá kyselina hyaluronová rozlišit na KH o nižší (500 000–730 000 Da), střední nebo vysoké (7 000 000 Da) molekulové hmotnosti. Podle původu pak na živočišného původu (z kohoutích hřebínků), anebo vzniklou fermentativní formou.
KH se podává v sérii intraartikulárních injekcí, přičemž u hyaluronátu sodného se jedná o 3–5 injekcí. Preparát Hylan G-F 20 je směs zesítěných derivátů hyaluronanu, 80 % hylanu A a 20 % hylanu B. Doporučený léčebný režim je jedna nitrokloubní injekce v dávce 16 mg/2 týdny v jedné injekci.
Sodná sůl KH podaná intraartikulárně je eliminována během 2–3 dnů. Studie na zvířatech prokázaly, že poločas v synoviální tekutině činí přibližně 17 hodin. Nejvyšší koncentrace značené KH byla detekována v synoviální tekutině a v kloubním pouzdru, potom v klesajícím množství v synoviální membráně, vazech a okolních svalech.
Místní reakce z přecitlivělosti a zvýšené bolesti kloubu, eventuální vznik výpotku se vyskytují ve 2–4 %. Výskyt lokálních reakcí je vyšší u preparátu s KH s velkou molekulovou hmotností. Určitým rizikem může být zanesení infekce do kloubu.
Vzhledem k dosud známým zkušenostem by se KH neměla podávat současně nebo v kombinaci s dalšími intraartikulárními injekcemi. Existuje však preparát, který úspěšně kombinuje KH a menší dávku glukokortikoidů.
KH se používá u bolestivé OA kolenních kloubů střední závažnosti, která nedostatečně reaguje na konzervativní režim léčby včetně aplikace analgetik a nesteroidních antirevmatik. Při aplikaci do kyčlí se doporučuje sonograficky kontrolované zavádění injekcí. Jednoznačný efekt na zpomalení trg. progrese nebyl popsán.
Výtažek z avokáda a sóji
Piascledine je výtažek z oleje avokáda a plodu sóji. Působí jako inhibitor interleukinu 1. Podává se 100 mg (1 tobolka) denně (během jídla) po dobu 3 měsíců. Extrakt z avokáda a sóji obsahuje celou směs molekul. Přípravek je dobře snášen, ojediněle se mohou vyskytnout gastrointestinální nežádoucí účinky, reakce hypersenzitivity, jako je kopřivka a kožní vyrážka, a velmi vzácně zvýšení jaterních enzymů.
Mohou jej užívat i děti od 18 let věku. Jedinou kontraindikací tohoto léčivého přípravku je alergie na sóju, avokádo a arašídy.
Piascledine je indikován k léčbě bolestivé OA kolene u pacientů, u kterých je nedostatečný efekt nesteroidních antirevmatik, anebo jsou tato léčiva kontraindikována.
Dobře tolerovaným a bezpečným léčivým přípravkem ze skupiny SYSADOA je fytofarmakum Piascledine, který prokazatelně příznivě zasahuje do anabolismu extracelulární matrix (zejména na úrovni kolagenu typu II a hlavního proteoglykanu extracelulární matrix – agrekanu) a zároveň redukuje katabolismus extracelulární matrix vlivem inhibice metaloproteináz. Léčivý přípravek Piascledine je velmi dobře snášen, dávkuje se 1× denně během jídla a lze jej užívat dlouhodobě. Užívání Piascledine je spojeno s redukcí nutnosti užívat analgetika u pacientů s OA a s prokazatelným zpomalením progrese artrotických změn, zejména gonartrózy.
Závěr
Osteoartróza je onemocnění s vysokou prevalencí zejména v populaci nad 50 let věku. Jde o chronické onemocnění, které významně narušuje kvalitu života pacientů. V rozvoji OA hrají kromě genetiky zásadní roli faktory zevního prostředí, zejména životní styl pacienta. Obezita, kouření a přetěžování kloubů vede k rychlejšímu rozvoji OA. Ve snaze o konzervativní terapii pacienty edukujeme o vhodné pohybové aktivitě a motivujeme je právě k úpravě životního stylu s cílem uchovat co největší aktivní svalovou hmotu, která je důležitá pro stabilizaci a správnou funkci kloubů. V léčbě kloubních osteoartrotických bolestí užíváme lokální preparáty s obsahem nesteroidních antiflogistik a využíváme systémové podávání analgetik/antipyretik. V terapii OA nezapomínáme ani na skupinu léků označovaných jako SYSADOA – chondroprotektiva s potenciálně strukturu modifikujícím účinkem, která příznivě zasahují do rovnováhy mezi syntézou a degradací proteoglykanů a s tím spojené obnovy chrupavky či alespoň se zmírněním progrese jejího dalšího poškozování. Jde o léčiva, při jejichž užívání dochází ke snížení bolestivosti artrotických kloubů, a tedy k redukci nutnosti užívat analgetika.
Literatura u autorky.
MUDr. Petra Matalová, Ph.D.
Ústav farmakologie LF UP a FN Olomouc
