Biologická léčba znamenala převrat v terapii nejčastějších revmatických zánětlivých nemocí, jako je revmatoidní artritida, axiální spondyloartritidy nebo psoriatická artritida. Kolem 60 % nemocných revmatoidní artritidou, u nichž selhala léčba standardními imunomodulancii, zareagovalo příznivě na podání anticytokinových biologických preparátů. K dalšímu pokroku došlo v posledních 10 letech, kdy byly do terapie revmatických chorob zavedeny nízkomolekulární látky cílené na přenos prozánětlivého signálu přes buněčnou stěnu blokádou enzymů Janus kináz.
Rodina Janus kináz (JAK) sestává ze čtyř izoforem – JAK 1–3 a tyrozinkináza 2 (TYK-2). V buňce jsou lokalizovány do buněčné membrány s částí extra- a intracelulární. Jejich prostřednictvím jsou přenášeny signály ze zevního prostředí do nitra buněk, kde prostřednictvím aktivace systému STAT (signal transducers and activators of activation) aktivují příslušné geny v buněčném jádře. Systém JAK-STAT se podílí na přenosu řady signálů a účinek jednotlivých izoforem se zčásti překrývá (tabulka 1).
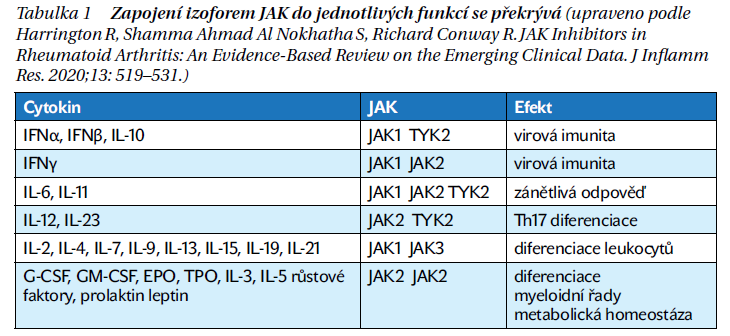
Blokátory JAK interferují/blokují přenos signálu do jádra buňky a aktivaci transkripce. Pro použití v léčbě revmatických zánětlivých chorob je zásadní efekt inhibice JAK na autoimunitní mechanizmy, široké spektrum účinků JAK-STAT systému však navozuje potenciál zásahu do patogeneze řady dalších onemocnění.
Pro praktické použití je důležité, že inhibitory JAK (iJAK) jsou malé molekuly (na rozdíl od biologických léků), což umožňuje jejich perorální podání. Inhibitory JAK nejsou alergenní a praktickou výhodou je i nezávislost na teplotě skladování.
Inhibitory JAK v revmatologii
Revmatoidní artritida – schválená indikace
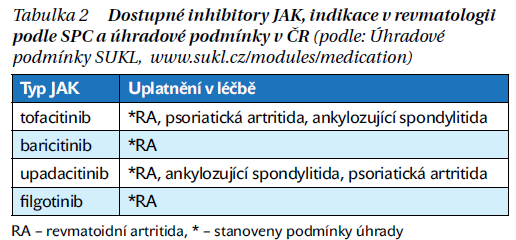
První studie používající inhibitor JAK u autoimunních chorob byla provedena v roce 2008. V roce 2012 byl uveden tofacitinib, blokující JAK 1, 2 i 3. Klinické studie prokázaly jeho účinnost na onemocnění revmatoidní artritidou po selhání methotrexátu (MTX) i po předchozím selhání blokátorů tumor nekrotizujícího faktoru (iTNF). Významný efekt podobně prokázaly i další molekuly blokující JAK, a to baricitinib, blokátor JAK 1 a 2, upadacitinib (JAK 1–2) a filgotinib, selektivně blokující JAK 1. Poznatky a zkušenosti s léčbou iJAK rychle narůstají, takže mezinárodní expertní skupina mohla v roce 2021 na základě literatury a expertního posouzení vydat konsenzuální soubor doporučení (points to consider) k léčbě imunopatologických onemocnění JAK inhibitory (Nash P, et al. Ann Rheum Dis. 2021; 80: 71–87). Česká revmatologická společnost rovněž zahrnula terapii inhibitory JAK do svých doporučení k léčbě revmatoidní artritidy. Léčebným cílem je dosažení a udržení remise nebo alespoň nízké aktivity tam, kde remise nelze dosáhnout.
Indikace a dávkování
Mezinárodní regulační lékové agentury (EMA, FDA) schválily terapii iJAK u revmatoidní artritidy po selhání konvenčních chorobu modifikujících léčiv (csDMARDs) nebo biologických preparátů (bDMARDs). U nemocných revmatoidní artritidou (RA), kteří tolerují csDMARDs (obvykle methotrexát), se doporučuje pokračovat v jeho aplikaci po zahájení terapie iJAK. Důvodem je prokázaná vyšší účinnost kombinace proti monoterapii, zejména v hodnocení strukturální progrese. U dosud neléčených pacientů studie prokázaly vyšší účinnost monoterapie tofacitinibem a upadacitinibem proti MTX.
Nejsou dosud k dispozici studie porovnávající efekt iJAK proti methotrexátu v kombinaci s glukokortikoidy. Inhibitory JAK mohou být podávány i v monoterapii v případě intolerance nebo kontraindikace MTX a jiných csDMARDs. Dávkově jsou závislá především rizika vedlejších účinků. Dávkování závisí rovněž na dalších rizikových faktorech a komorbiditách. Nižší dávka, např. u baricitinibu, se doporučuje rovněž u starších osob nebo osob s infekční anamnézou. Novější studie ukazují lepší efekt léčby iJAK oproti etalonu blokátoru TNF, kterým je obvykle adalimumab (baricitinib, upadacitinib). Po dosažení terapeutického cíle podle zásad léčby k cíli (treat-to-target) může být zvažováno snížení dávky nebo prodloužení intervalu podání (baricitinib).
Neexistují randomizované studie porovnávající přímo (head-to-head) jednotlivé inhibitory JAK, nejsou však důkazy o vyšším efektu některého z dostupných preparátů. Neexistují zatím rovněž data hodnotící switch z jednoho iJAK na druhý, změna z iJAK na inhibitor TNF může být provedena bez vymývacího období.
Lékové interakce
Dostupné iJAK se liší způsobem odbourání a tím i rizikem lékové interakce. Tabulka 2 ukazuje přehled metabolických cest u dostupných JAK inhibitorů. Tofacitinib je většinově odbouráván cestou jaterního cytochromu P 450, proto se musí brát v úvahu možná interakce s jeho inhibitory (ketokonazol, nebo promotéry, jako je rifampicin, například při předléčení latentní TBC). Upadacitinib je převážně metabolizován játry mimo CYP 450. Baricitinib je naproti tomu většinově vylučován ledvinami a může dojít k interakci např. s probenecidem. Interakce mohou vyžadovat úpravu dávkování a v takovém případě je vhodná konzultace klinického farmakologa. Nedoporučují se a nebyly studovány kombinace biologických a cílených chorobu modifikujících léků.
Kontraindikace a zvýšená rizika léčby
- Závažné infekce, akutní nebo chronické, TBC nebo jiné oportunní infekce: Stupeň rizika zhruba odpovídá bDMARDs. U tofacitinibu riziko stoupá s dávkou a s věkem pacienta.
- Malignity: Registry léčených a klinické studie neukazují zvýšená rizika, ve studiích však většinou nebyli zařazeni pacienti s malignitou v posledních 5 letech. U nemocných se současnou malignitou nebo onkologickou léčbou by případná léčba měla být pečlivě zváženým sdíleným rozhodnutím lékaře a pacienta.
- Těžká porucha funkce vnitřních orgánů: U nemocných s těžkou jaterní lézí (Child-Pugh C) by iJAK neměly být podávány. Hepatální léze Child-Pugh B vyžaduje snížení dávky tofacitinibu. U závažné poruchy renálních funkcí (kreatininová clearance pod 30 ml/min) se doporučuje redukce dávky tofacitinibu, baricitinib je kontraindikován. Při filtraci 30–60 ml/min by měl být baricitinib redukován na 2 mg denně. Pro ostatní iJAK nejsou redukce dávky stanoveny.
- Těhotenství a laktace: Při terapii iJAK se doporučuje účinná antikoncepce. Tofacitinib prokázal teratogenní efekty u krys a králíků. Filgotinib snižuje spermatogenezi u experimentálních zvířat, lidská studie proběhla a čeká se na její publikaci. Tofacitinib proniká do mléka experimentálních zvířat. Menší sestavy gravidit při léčbě tofacitinibem neprokázaly zvýšenou úmrtnost nebo poškození plodu, celkově je však dat málo, a proto z preventivních důvodů není těhotenství a laktace při léčbě iJAK doporučeno.
- Anamnéza trombóz a tromboembolie: Vzhledem ke zvýšenému riziku by mělo být použití iJAK starostlivě zvažováno. Kromě anamnestických dat zvyšuje riziko vyšší věk, obezita, imobilita, prednison nad 7,5 mg/den, chirurgický výkon a vrozené i získané trombofilní stavy.
- Kardiovaskulární riziko: Klinické studie neukázaly zvýšené riziko závažných kardiovaskulárních příhod. Probíhá studie s tofacitinibem zaměřená specificky na kardiovaskulární příhody.
- Screening na hepatitidu B a C je doporučen u všech pacientů před zahájením léčby. U nemocných se známkami proběhlé anebo souběžně probíhající hepatitidy B nebo C je třeba postupovat ve spolupráci s hepatologem nebo infekcionistou, může být potřebná souběžná antivirová terapie a monitorování známek aktivace. Aktivní hepatitida B je kontraindikací iJAK léčby.
- Herpes zoster: Riziko reaktivace herpes zoster je při léčbě u evropských nemocných 3–4× zvýšeno. Vakcinace živou vakcínou by měla předcházet alespoň 3–4 týdny zahájení léčby tsDMARDs. Vyšší riziko bylo zjištěno při kombinaci iJAK s MTX. Dosavadní výsledky s neživou vakcínou (Shingrix) jsou povzbudivé.
Klinické a laboratorní sledování během léčby
Krevní obraz s diferenciálním rozpočtem, transaminázy a renální funkce by měly být sledovány po 1 a 3 měsících a pak v tříměsíčních intervalech. Po 3 měsících by měl být proveden lipidogram. tsDMARDs přes svůj vztah k IL-6 nevedou k úpravě anémie chronických onemocnění. Inhibice JAK 2 může naopak vést ke snížení hladiny hemoglobinu. Pokles Hb o více než 20 g/l nebo pokles Hb pod 80 g/l by měly vést k přerušení léčby, menší pokles nevyžaduje úpravu dávky. Pozor na souběžné příčiny anemizace (ztráty, hemolýza, csDMARDs). Snížení počtu neutrofilů pod 1 × 109 vyžaduje přerušení léčby, pokles lymfocytů zvyšuje rizika infekce. Proteiny akutní fáze mohou být sníženy bez vztahu k aktivitě onemocnění, pro sledování aktivity mohou být výhodnější indexy, které je neobsahují (CDAI). Lipidy mohou být po 3 měsících léčby zvýšeny, léčebný postup se řídí podle doporučení pro běžnou populaci.
Inhibitory JAK u spondyloartritid
Patogeneze spondyloartritid (SpA) (rtg a non-rtg forma axiální spondyloartritidy a periferní SpA, převážně reprezentovaná psoriatickou artritidou) je proti revmatoidní artritidě odlišná. Primárním místem postižení jsou enteze. Klinickou účinnost v léčbě prokázaly blokátory TNF a dále blokátory Il-17A. Řada prozánětlivých signálů je i u SpA přenášena do jádra buněk prostřednictvím JAK. Randomizované klinické studie prokázaly efekt tofacitinibu, upadacitinibu (fáze III) a filgotinibu (fáze II) v léčbě PsA proti konvenčním DMARDs a prokázaly non-inferioritu proti adalimumabu. Tofacitinib prokázal v kombinaci s MTX účinnost srovnatelnou s blokátorem TNF, avšak nižší efekt na kožní projevy. Kontraindikace a rizika odpovídají výše uvedené situaci u revmatoidní artritidy. Postupy EULAR (Gossec L, et al. Ann Rheum Dis. 2020; 79: 700–712.) doporučují zvážit léčbu iJAK po selhání nejméně jednoho klasického syntetického DMARD a nejméně jednoho biologického preparátu.
Pro použití u ankylozující spondylitidy zatím existují hlavně data z 12týdenních studií 2. fáze klinického výzkumu pro tofacitinib, upadacitinib a filgotinib. Tyto inhibitory JAK prokázaly klinický efekt srovnatelný s blokátory TNF a rovněž ústup zánětlivých změn na MRI.
Schválení regulačních agentur pro léčbu PsA obdržel tofacitinib, pro léčbu axiální SpA tofacitinib a upadacitinib. Úhradové podmínky SÚKL zatím indikaci inhibitorů JAK v indikaci spondyloartritidy nezahrnují.
Baricitinib byl testován v rámci fáze 2 klinického hodnocení pacientů se systémovým lupus erythematodes a v dávce 4 mg prokázal signifikantní efekt. Recentně vyšla malá pilotní studie prokazující efekt u Sjögrenova syndromu.
Indikace iJAK v dalších oborech
Dermatologie
Inhibitory JAK byly testovány hlavně u psoriázy (tofacitinib, baricitinib). Účinné dávky potřebné pro signifikantní efekt byly vyšší než dávkování používané u RA a efekt o něco nižší než u iTNF a inhibitorů Il-17A. Testovány byly i další blokátory JAK – abrocitinib, itacitinib, peficitinib. Ruxolitinib v topické formě prokázal signifikantní efekt po 4týdenní aplikaci proti placebu.
Schválenou indikací je atopická dermatitida. Indikace podle SPC je pro baricitinib a upadacitinib. Pozitivní efekt iJAK byl prokázán rovněž u alopecia areata, vitiliga a palmoplantátní pustulózy.
Nespecifické střevní záněty
iJAK, zejména tofacitinib, prokázaly efekt a jsou indikovány a hrazeny v léčbě závažné ulcerózní kolitidy po selhání efektu standardní biologické léčby. V této indikaci se používají vyšší dávky než u revmatologických indikací (2 × 10 mg). U Crohnovy choroby nebylo dosaženo primárního cíle v randomizované studii. Nadějnější předběžné výsledky poskytlo použití filgotinibu, studie fáze 3 probíhá.
Hematologie
Ruxolitinib (blokátor JAK 2) je používán v terapii myelofibrózy, pravé polycytemie a alternativně u reakce štěpu proti hostiteli.
COVID-19
Ruxolitinib a baricitinib v metaanalýze souboru 3 260 nemocných prokázaly signifikantní snížení potřebnosti arteficiální ventilace a hraničně snížily potřebu přijetí na JIP.
Závěr
Inhibitory JAK prokázaly účinnost v terapii revmatoidní artritidy a jejich použití je součástí národních i mezinárodních léčebných doporučení. Přehledový článek shrnuje jejich indikace, rizika a potřebná kontrolní opatření při léčbě. U spondyloartritid existují pozitivní data z randomizovaných klinických studií a jejich použití je součástí doporučení EULAR pro terapii psoriatické artritidy, u nás však zatím není stanovena úhrada. Ve stručném přehledu je uvedeno použití inhibitorů JAK v ostatních medicínských oborech.
doc. MUDr. Petr Bradna, CSc.
II. interní gastroenterologická klinika LF a FN Hradec Králové, subkatedra revmatologie
